Что делать если пцр на коронавирус положительный а путевка куплена
Обновлено: 04.07.2024

Напомним, что в основе метода полимеразной цепной реакции (ПЦР) лежит многократное удвоение определенного участка ДНК исследуемого объекта при помощи ферментов в искусственных условиях (in vitro).
Три причины, почему тест ПЦР может "врать"
О причинах ненадежности тестов методом ПЦР рассказал Тengrinews. kz генеральный директор Национального центра биотехнологии Казахстана Ерлан Раманкулов.
По его словам, в первые дни после заражения коронавирус невидим для ПЦР-диагностики. Затем он "колонизирует" слизистые рта, носа и глотки — именно тогда больные теряют обоняние и вкус. В этот период его легко обнаружить. На третьем этапе вирус спускается в легкие, поэтому наличие его частиц в носоглотке зависит от разных факторов: "много ли кашляет больной, поел или попил ли он перед забором материала на анализ и так далее".
Пробу обычно берут из ротовой полости и дублируют мазком из носоглотки, если ограничились только последним, это снижает вероятность качественного забора биоматериала, отметил эксперт.
Третья причина — это неправильная обработка материала в лаборатории.
"Обычно ПЦР-анализ на коронавирус проводят в два этапа. Сначала одна команда лаборантов выделяет из собранных проб РНК, то есть генетический материал вируса. Затем вторая команда проводит полимеразную цепную реакцию, которая, собственно, и детектирует выделенную РНК. Оба этапа требуют от лаборантов высокой квалификации и знания всех тонкостей этих методик", — отметил специалист.
Не доверять коммерческим лабораториям
"Реконструкция такой сложности зачастую невозможна в старых зданиях. А если и возможна, то дорога по средствам и длительна по времени", — отметил Раманкулов.
Поэтому доверять коммерческим лабораториям он не советует.
Не сдавать тест из интереса
Также специалист не советует сдавать тест просто из интереса.
"Я бы посоветовал людям, которые чувствуют у себя легкую форму коронавируса, не сдавать тест. Ведь человек без хронических заболеваний перенесет все легко, а в больницу его с легкой формой все равно не госпитализируют", — отметил он.
Эксперт пояснил, чем отличается тест на ПЦР от "экспресс-теста". Если первый показывает, есть в организме вирус или нет прямо сейчас, то второй указывает на наличие антител. Если они есть, значит, организм уже справился с болезнью.
"Экспресс-тесты" тоже ненадежны
"К сожалению, большинство экспресс-тестов, которые наводнили рынок, плохие по качеству. Хороших экспресс-тестов очень мало. И естественно, бизнес покупает самый дешевый вариант. Нужно быть с ними осторожными", — сказал Ерлан Раманкулов.
Казахстанцы в панике
Президент Казахстана обратился к населению на фоне этой паники.
"Во исполнение моего поручения правоохранительные органы приступили к задержанию лиц, занимающихся спекуляцией лекарствами. Работа по обеспечению граждан лекарствами продолжается. Обращаюсь к гражданам с просьбой не поддаваться панике, порождающей ажиотажный спрос на лекарства", — написал Касым-Жомарт Токаев в Twitter.
Читайте по теме:
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.

На сегодняшний день люди всего мира находятся в ситуации, когда нужно использовать все существующие меры и методы для того, чтобы не заразиться коронавирусной инфекцией COVID-19. Каждый человек должен сам побеспокоится о сохранении здоровья, строго соблюдать все рекомендуемые профилактические меры и знать достоверную информацию о методах тестирования на COVID-19. Об этом данная статья.
Что делать при положительном тесте на коронавирус
Людям с легкими симптомами заболевания не требуется стационарное лечение. Врачи могут назначить лечение дома изолированно, чтобы предотвратить дальнейшее распространение вируса. Изоляция означает нахождение дома или в другом специально выбранном месте, в отдельном, хорошо проветриваемом помещении, по возможности с отдельным туалетом. Такие меры безопасности рекомендуется применять при наблюдаемых симптомах заболевания.
Важнейшей и первоочередной мерой безопасности является полная и строгая изоляция от здоровых людей.
Находясь в изоляции дома, необходимо соблюдать строгие правила:
- Не встречаться с другими людьми.
- Не покидать помещения, в которых соблюдается строгая изоляция (в том числе не выходить на прогулки, в магазин и т. д.).
- Не принимать гостей.
- Носить маску для лица, если человек с Covid-19 живет с кем-то в одном доме.
- Проветривать квартиру или дом.
- Использовать отдельное полотенце, столовые приборы, постельное белье и другие предметы домашнего обихода.
- Проводить уборку в доме с применением дезинфицирующих, антисептических средств.
При тяжелых симптомах болезни, больной помещается в стационар, где ему оказывается эффективное лечение, обеспечивается изоляция и уход.
ПЦР-диагностика
ПЦР-тест на коронавирус Covid-19 делается способом мазка из носа и/или глотки. Он очень чувствителен и способен выявить заболевание до появления симптомов болезни, на самых ранних стадиях.
ИФА-тестирование
Благодаря методу ИФА (иммуноферментный анализ) можно наблюдать и анализировать реакцию иммунной системы на вторжение инфекции в организм, но не сам вирус. Делается данный анализ методом исследования крови.
Определение наличия в крови антител различных классов – это информативный факт текущего или ранее перенесенного инфекционного процесса. Метод также помогает оценить стадии развития инфекции. Уровень антител и динамика распространения антител у разных людей различны.
Показатель зависит от следующих фактов:
- состояния иммунной системы человека;
- наличия сопутствующих заболеваний.
При COVID-19 формирование иммуноглобулинов начинается в течение 2 недель после контакта с вирусом.
Надо знать! Так как антитела вырабатываются не с момента заражения, то тест на иммуноглобулины может быть и отрицательным.
Метод ИФА используется для следующих категорий пациентов:
- с симптомами ОРВИ;
- с симптомами пневмонии;
- пациентов, нуждающихся в плановой госпитализации;
- медицинских работников, работающих с больными COVID-19;
- сотрудниками отраслей, подверженных высоким рискам заражения: торговли, туризма, транспортной отрасли и других.
Как получить больничный
Человеку, заболевшему Covid-19, выдается листок нетрудоспособности до полного выздоровления.
Чтобы подать заявление на отпуск по болезни, нужно позвонить в прикрепленную клинику или на горячую линию по коронавирусу в проживаемом регионе. Также все вопросы о получении больничного можно выяснить на горячей линии Департамента здравоохранения региона.
Больному, находящемуся на домашнем карантине, предоставляется двухнедельный отпуск по болезни. Для получения больничного листа поликлинику посещать не нужно, его доставляют на дом.
Положительный анализ без наличия симптомов
Если человек прошел тест на коронавирус и результат положительный, то это означает, что он является носителем вируса, в настоящее время болеет COVID-19 или уже выздоровел, но в его организме сохраняются антитела.
Он должен придерживаться режима самоизоляции в течение двух недель, так как он может заразить других людей.
Порядок действий для человека, если внешний осмотр не выявил явных симптомов COVID-19:
- оставаться на самоизоляции в течение двух недель;
- измерять температуру дважды в день;
- носить маску, если в доме есть другие жильцы;
- регулярно проветривать комнату;
- общаться с друзьями или знакомыми удаленно по телефону или через Интернет;
- свести к минимуму использование кондиционеров и вентиляторов;
- менять постельное белье, полотенца и нижнее белье каждый день.
Если тест положительный, то это повод для обследования всех близких родственников, контактировавших с инфицированным человеком. Но от них не требуется соблюдать режим самоизоляции. Если состояние какого-либо из них ухудшится или появятся признаки коронавируса, им следует позвонить в больницу и сообщить об этом.
Что такое слабоположительный тест
Слабоположительный тест может быть в следующих случаях: в течение двух месяцев после появления первых симптомов, но к этому времени человек, скорее всего, уже не заразен для других.
Ошибочно положительный тест на коронавирус
Тест на коронавирус может показать ошибочный результат. По статистике, примерно 30-40% анализов ошибочны. Ошибки происходят, как правило, из-за неправильного сбора материала у человека. На ранних стадиях заболевания больше шансов получить положительный результат ПЦР-теста. Решение о повторной сдаче анализа в отдельных случаях, как правило, принимает врач. Ошибочный ПЦР-тест на коронавирусную инфекцию не влияет на лечение пациента, если у него есть симптомы заболевания и соответствующая клиническая картина.
Что делать родственникам больного
В первую очередь, каждому человеку, близко контактирующему с заболевшим, нужно сдать ПЦР-тест на наличие инфекции.
Конечно же эффективнее будет полная изоляция больного, но к сожалению, такая возможность есть не у всех людей.
Если больной проживает в одной квартире с другими членами семьи, то нужно соблюдать рекомендации:
- предоставить заболевшему члену семьи отдельную комнату;
- постоянно проветривать помещение квартиры;
- контактировать с больным членом семьи по минимуму в масках и перчатках;
- выбрать одного человека, который будет передавать больному пищу, воду, лекарства;
- проводить регулярные влажные уборки с применением дезинфицирующих, антисептических средств;
- соблюдать режим самоизоляции для всех членов семьи;
- по возможности обсудить с работодателем удаленный график работы, так как компенсация заработной платы на период изоляции в данном случае действующим законодательством не предусмотрена.
Также нужно постоянно следить за состоянием здоровья, измерять температуру. При появлении следующих признаков необходимо незамедлительно обращаться за медицинской помощью:
- кашель;
- потеря обоняния и осязания;
- повышение температуры;
- регулярные головные боли;
- постоянная слабость.
Переболевшим и выздоровевшим членам семьи рекомендуется и дальше соблюдать правила гигиены и обрабатывать поверхности, используемые всеми домочадцами, антисептическими средствами: экраны планшета, ноутбука, дверные ручки, выключатели, ключи, краны.
Берегите себя и здоровье окружающих вас людей, соблюдая все рекомендации специалистов!
Как сделать ПЦР-тест, способный отличить штамм дельта от других штаммов коронавируса? Чем заменить ПЦР-тестирование, чтобы получать результат быстрее? На вопросы PCR.NEWS отвечает Герман Шипулин, заместитель генерального директора по научно-производственной деятельности Центра стратегического планирования ФМБА России.

Г.А. Шипулин
Охота на новые штаммы
Сайт Nextstrain представляет в графической форме результаты секвенирования коронавирусных геномов, помещенные в базу GISAID (на рисунке ниже — примерно 3,3 тысячи геномов). По темпам секвенирования Россия отстает от других развитых стран, например от США и Великобритании, где счет геномов, загруженных в GISAID, идет на сотни тысяч. Тем не менее хорошо видно, как изменяются частоты вариантов, секвенированных в нашей стране, и как распространилась в мае-июне линия B.1.617.2 (зеленый цвет).
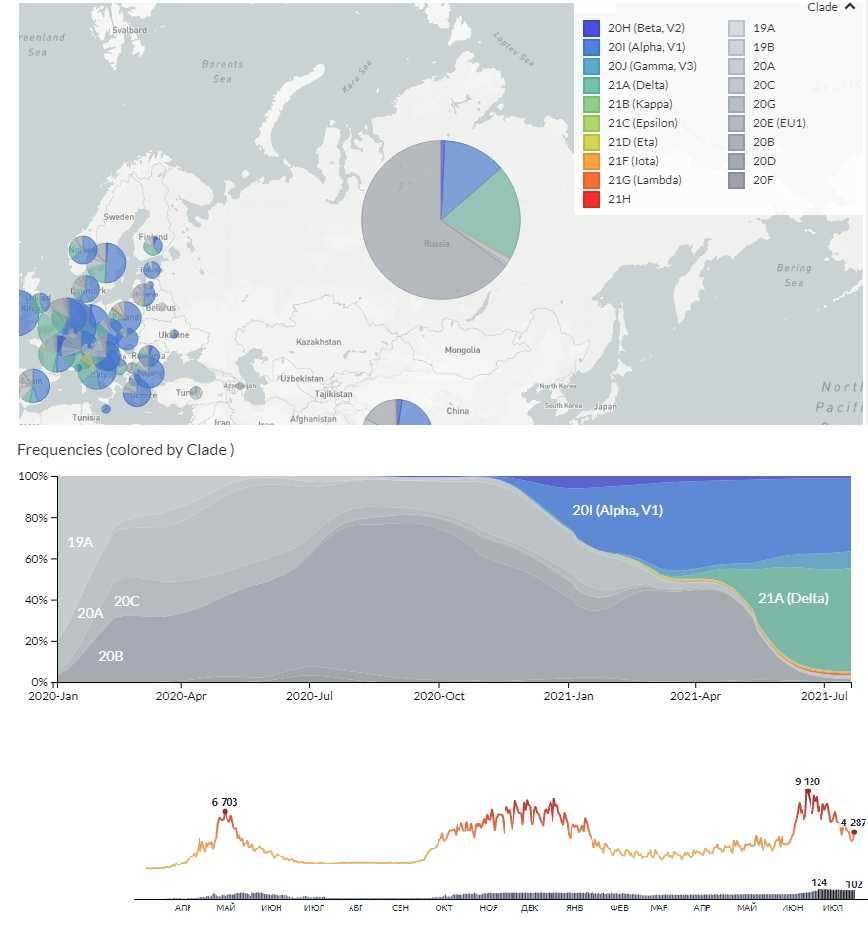
Данные Nextstrain по распространенности различных штаммов в РФ (2021-07-20). Внизу — заболеваемость COVID-19 и смертность в Москве (статистика Яндекс)
Дельта — неприятный вариант. Судя по экспериментальным и эпидемиологическим данным , он распространяется быстрее альфы и уклоняется от иммунного ответа успешнее беты (хотя вакцинированные люди все же защищены лучше невакцинированных). Кроме того, у инфицированных этим штаммом гораздо выше вирусная нагрузка. Можно предположить, что это способствует и распространению, и более быстрому развитию болезни.
Оценивать распространенность таких вариантов вируса в популяции крайне важно. Если в стране появляется вариант с подобными свойствами и его частота растет, то, возможно, следует ужесточить карантинные меры.
Как отличить один штамм коронавируса от другого? Секвенирование — надежный способ, но дорогой и трудоемкий, кроме того, секвенировать вирусный геном сложно, если РНК в образце мало — менее 10 5 –10 6 копий.
Почему так долго? Сколько требуется времени, чтобы разработать ПЦР-набор для выявления нового штамма?
— Вы испытывали набор прямо во время третьей вспышки в Москве? — спрашиваю Германа Шипулина.
— Да, потому что на тот момент мы уже пробили 500 образцов, мы же секвенировали параллельно. Первый случай B.1.617.2 мы обнаружили около 18 апреля. Сейчас его в московских образцах, наверное, 99%. Им легко заразиться, поскольку медианная вирусная нагрузка в выделениях из респираторного тракта примерно в тысячу раз выше. Мы это видим даже по уменьшению количества ПЦР-циклов. Кроме того, эффективность вакцин в отношении индийского штамма якобы снижается — на самом деле в Израиле, в Англии, в других странах, где привитых много, рост новых случаев есть, но летальность не растет, она низкая. Это говорит о том, что вакцинированные все же защищены.
— А если вируса в образце много, высокая чувствительность теста не перестанет быть преимуществом? Наступит время низкочувствительных быстрых тестов?
— Они на вирулентность, на патогенность не влияют?
— Это мы изучаем сейчас. Но прямых доказательств, что влияют, у нас пока нет.
— Мы одни из немногих в России, кто умеет синтезировать LNA, — говорит Герман Шипулин. — И за счет этого удается достичь высокой специфичности. Результаты проверяем полногеномным секвенированием, а потом отдельно секвенируем локусы в S-гене.
Во время регистрационных клинических испытаний во всех образцах из носо- и ротоглотки выявили все присутствующие целевые мутации, при этом неспецифичных ложных результатов не было. Показатели диагностической чувствительности и специфичности по результатам этих испытаний составили 100%. С 95%-ной доверительной вероятностью диагностическая чувствительность для выявления варианта дельта — 94,2–100%, для альфы — 91,1–100%, для вариантов бета и гамма — 89,9–100%. Диагностическая специфичность 96,4–100%, соответственно.
Рано или поздно появятся новые штаммы, имеющие международное значение, штамм дельта не будет последним. Что же, все время обновлять наборы?
Амплификация — не только ПЦР
Проблема ПЦР-тестов на РНК коронавируса, которая за год пандемии стала очевидна всем, — это сроки выполнения. Для полимеразной цепной реакции необходим температурный цикл: раствор нагревается, охлаждается и снова нагревается десятки раз, пока не будет детектирован продукт. Отсюда и длительное время реакции — час-полтора, и необходимость транспортировки образца из пункта забора в лабораторию: в каждую поликлинику термоциклер для ПЦР не поставишь. А когда результат, сколь угодно точный, доступен лишь через два дня, он теряет актуальность. Ковид-положительный человек успеет вступить в контакт со множеством людей, ковид-отрицательный — может заразиться.
Существуют тесты, основанные на том же принципе амплификации нуклеиновых кислот, что и ПЦР, но реакция в них идет при постоянной температуре (изотермическая амплификация). За счет этого она проходит быстрее и требует более простого оборудования. Тесты на основе изотермической амплификации можно выполнять в местах оказания медицинской помощи, в аэропортах и других транспортных узлах — в любой ситуации, где нужно быстро проверить множество людей.
Уже сейчас появилось больше десятка технологий амплификации нуклеиновых кислот, отличных от ПЦР. Наиболее известна петлевая изотермическая амплификация LAMP. Но есть и другие : RPA (Recombinase Polymerase Amplification), RCA (Rolling Circle Amplification), MDA (Multiple Displacement Amplification), SMART (Signal Mediated Amplification of RNA Technology), HDA (Helicase-Dependent Amplification), NASBA (Nucleic Acid Sequence-Based Amplification), SDA (Strand Displacement Amplification)… Все эти методы изотермические, и все они опережают ПЦР по скорости.
Когда началась пандемия, компания Abbott Alere предложила прибор на основе технологии NEAR (Nicking Enzyme Amplification Reaction). Метод Abbott ID NOW можно считать вариантом SDA-реакции — он основан на вытеснении цепи из дуплекса и внесении одноцепочечных разрывов по обе стороны сайта-мишени. Ранее его уже использовали для диагностики гриппа . На приборе Abbott реакцию амплификации для выявления коронавируса можно провести всего за 10–20 минут.
Но возникает вопрос: если методов изотермической амплификации так много, почему разработчики выбирают именно LAMP — не самый простой и, по литературным данным, не самый быстрый?
— У нас год ушел на подборку ферментов, клонирование части ферментов, оптимизацию реакций. За год хорошо сработал только LAMP, как ни странно, несмотря на то, что механизм реакции сложный, — рассказывает Герман Шипулин. — И большинство, кто пробовал разные реакции, и в России и за рубежом, остановились на LAMP — потому что он позволяет без значительных усилий достичь тех показателей, которые заявлены в статьях, в отличие от остальных реакций. NEAR у нас вообще не заработал: или ошибки в статьях, в патентах, или мы что-то неправильно делали. Пытаемся все-таки его запустить, потому что очень соблазнительно проводить реакцию за 10–15 минут. NASBA у нас работала, но она долго идет, жалко терять полчаса. Пробовали RPA, она пошла, и скорость реакции достаточно большая. Но там очень сложный зонд, очень сложные и дорогие ферменты компании Twist Dx. Пока мы в стадии разработки альтернативных методов амплификации. Но когда COVID возник, уже не было времени экспериментировать, мы взяли то, что у нас работало, поэтому и выбрали LAMP.
Тем не менее LAMP — неидеальный метод, говорит Герман Шипулин. Во-первых, чтобы выявить низкокопийную мишень, уходит 20–30 минут, а это уже долго: если добавить 20 минут на выделение, получается 50 минут. Во-вторых, LAMP требует большого количества праймеров: их не два для каждой мишени, как у ПЦР, а четыре, причем два внутренних праймера распознают по два участка. А еще могут быть нужны один или два зонда, если реакция делается с зондами. Выбрать в исследуемом геноме столько участков для посадки праймеров и зондов непросто. Кроме того, чем больше их задействовано, тем больше вероятность ложноотрицательного результата из-за мутации. По этой причине высоковариабельные вирусы, такие как ВИЧ, ротавирус или норовирус, особенно трудно детектировать с помощью LAMP.
— На рынке есть системы и 10 4 , и хуже, — отвечает Герман Шипулин. — Но при работе с клиническим материалом, если мы берем, например, сто пациентов положительных по ПЦР-тесту, у которого чувствительность теста 10 3 , а потом берем тест с чувствительностью 5×10 3 , то уже видим 10–20% ложноотрицательных результатов. Не хотелось бы такого. Чем раньше мы определим COVID-19 в инкубационном периоде, тем лучше для окружающих. Сейчас мы улучшили структуру зондов, изменили ферменты и смогли заставить наш LAMP работать с чувствительностью 10 3 . И попытаемся еще ее нарастить.
До конца года разработчики планируют подать на регистрацию еще два LAMP-теста для выявления антибиотикорезистентных возбудителей внутрибольничных инфекций — по четыре мишени в каждом. Но по большому счету, LAMP — пройденный этап для ЦСП ФМБА. В скором времени — возможно, уже до конца года — появятся новые тест-системы, лишенные недостатков LAMP.
Следующая задача, которую поставил себе ЦСП ФМБА, — создание аппаратуры, с помощью которой быстрый тест можно провести в больнице или поликлинике.
— Когда начинается эпидемия, пациенты в первую очередь идут не в больницы, а в поликлиники, особенно в начале эпидемии. И было бы идеально прямо во время первичного приема и обследования установить лабораторный диагноз, — объясняет Герман Шипулин. — Для этого нужно на стол каждому врачу поставить мини-анализатор. Не только в поликлиники, но и в фельдшерско-акушерские пункты в поселках. В перспективе это будет выглядеть так: медсестра берет у пациента мазок, помещает в картридж с реагентами, вставляет картридж в прибор, и пока идет беседа с пациентом, за 15 минут получаем результат анализа. Если находят вирус, то принимаются все меры, назначается лечение.
— Но такого нет нигде в мире — анализ нуклеиновых кислот в кабинете врача.
— Нет пока ни в одной стране. Конечно, такие приборы разрабатываются, но массово еще нигде не внедрены. Если мы первыми это сделаем, то нам будет честь и хвала. Приборы, картриджи — все это надо разработать и потом еще тиражировать в промышленном производстве.
— Если мы хотим ставить диагноз за 15 минут, тогда понадобятся еще мультиплексные тесты, много мишеней в одном? Пришел к врачу человек с респираторными симптомами, у него может быть коронавирус, или грипп, или РСВ…
— А на какой стадии сейчас разработка прибора?
— У нас есть партнер и даже макет прибора. Осталось найти финансирование для разработки и создания индустрии. Создать макет — это полдела, нужно наладить производство, поставить его на поток. Пока мы распланировали так, что прибор будет работать для одного пациента 30–40 минут, то есть 15–20 минут выделение нуклеиновых кислот и 15–20 минут реакция амплификации. Все равно долго, но на сегодняшний день мы этого достигли. В дальнейшем будем сокращать сроки.

В первые месяцы пандемии COVID-19 медицинские работники, интерпретирующие результаты тестов, заметили странную особенность: пациенты, уже переболевшие COVID-19, необъяснимым образом получали положительный результат ПЦР-теста спустя несколько недель или даже месяцев после болезни.
Несмотря на возможность повторного заражения COVID-19, случаи данных пациентов не относились к этой категории — из их образцов биоматериала живой вирус не был выделен. Согласно некоторым исследованиям, такие ложноположительные результаты наблюдались даже во время пребывания их участников в карантине. Помимо того, у РНК, как правило, короткое время существования в макроорганизме — буквально несколько минут. Поэтому маловероятно, что положительные результаты тестов стали результатом сохранения остаточных молекул РНК.
SARS-CoV-2 — не единственный вирус, способный интегрироваться в геном человека. Около 8 % нашей ДНК состоит из остатков древних вирусов. Некоторым вирусам, как, например, ретровирусам, для саморепликации жизненно необходимо встроиться в ДНК человека. Лигуо Чжан, первый автор статьи, специалист из института Уайтхеда, отмечает, что SARS-CoV-2 не является ретровирусом, а следовательно, ему не нужен процесс обратной транскрипции для саморепликации. Тем не менее, последовательности не ретровирусной РНК были обнаружены в геноме многих видов позвоночных, включая человека.
Чжан и Джениш, учитывая эти факты, начали планировать эксперименты, чтобы проверить, может ли такая вирусная интеграция происходить в случае с вирусом SARS-CoV-2. Объединив усилия с Алексией Ричардс, специалистом из лаборатории Джениша, исследователи заражали человеческие клетки коронавирусом в условиях лаборатории, а затем, через два дня, секвенировали ДНК инфицированных клеток и искали в ней генетический материал вируса.
Чтобы убедиться, что результаты работы могут быть воспроизведены с помощью другой методики, ученые использовали три различных способа секвенирования ДНК. Во всех образцах они обнаружили фрагменты вирусного генетического материала (хотя исследователи подчеркивают, что ни одного из встроенных фрагментов генетического материала не хватило бы для репликации и сборки полноценного живого вируса).
Для того, чтобы разгадать, посредством какого механизма эти небольшие вирусные последовательности попали в человеческий геном, Чжан и Джениш с соавт. исследовали фланкирующие фрагменты ДНК, т. е. расположенные по обе стороны от участков вирусных последовательностей. В этих фрагментах ДНК ученые обнаружили отличительный генетический элемент — ретротранспозон.
Один из распространенных транспозонов в геноме человека — ретротранспозон LINE1, который состоит из комбинации молекулярного комплекса, участвующего в разрезании ДНК, и обратной транскриптазы (фермент, который создает молекулы ДНК на матрице РНК; например, на матрице РНК SARS-CoV-2).
По словам Джениша, интеграция LINE1 очень хорошо заметна: на стыке вирусной последовательности и ДНК клетки человека происходит дупликация из 20 пар оснований.
Помимо дупликации, еще одним элементом, свидетельствующим об интеграции с помощью LINE1, является последовательность распознающей эндонуклеазы LINE1. Исследователи обнаружили этот фрагмент почти в 70 % ДНК, содержащих вирусные последовательности. Однако с учетом того, что не в 100 % последовательностей ДНК были обнаружены следы транспозонов, предполагается, что вирусная РНК может интегрироваться в клеточную ДНК несколькими разными способами.
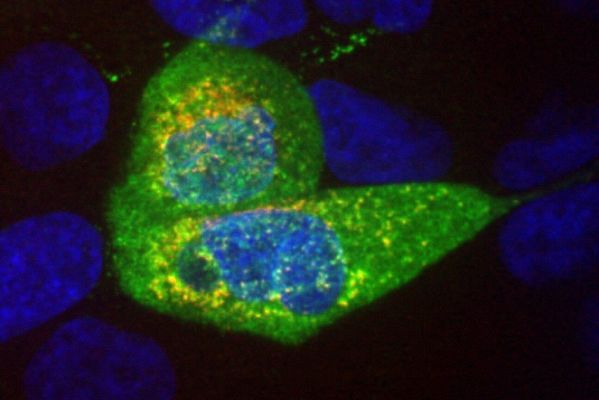
Микрофотография клеток рака легкого, инфицированных вирусом SARS-CoV-2
Синим цветом окрашена ДНК, зеленым — белок нуклеокапсида SARS-CoV-2, а красным — двухцепочечная РНК, возникающая в ходе репликации вирусного генома. Согласно данным нового исследования, проведенного в лаборатории Джениша, предполагается, что определенное количество вирусной РНК может быть подвергнуто обратной транскрипции и интегрировано в геном человека. Это может объяснить, почему некоторые пациенты получают положительный результат ПЦР-тестов на COVID-19 даже после выздоровления.
Для оценки вирусной интеграции исследователи проанализировали опубликованные сведения о РНК-транскриптах из разных типов образцов, включая образцы биоматериала от пациентов с COVID-19. С помощью этих данных Чжан и Джениш смогли вычислить долю транскрибированных генов в клетках этих пациентов, содержащих вирусные последовательности, которые могли быть получены из вирусных копий, уже встроенных в геном. Процент варьировал от образца к образцу, но в некоторых из них значительная часть вирусных транскриптов была транскрибирована именно из вирусного генетического материала, интегрированного в геном.
Предыдущая версия данной статьи с таким выводом была опубликована в Интернете на сервере препринтов bioRxiv. Однако недавнее исследование свидетельствует о том, что, во всяком случае, некоторые из клеточно-вирусных последовательностей могут быть артефактами секвенирования РНК, что может вводить в заблуждение. В текущей редакции статьи исследователи устранили влияние этих артефактов, искажающих интерпретацию результатов.
Вместо обычного подсчета транскриптов, содержащих вирусный материал, исследователи изучали направление считывания транскриптов. Если обнаружение вирусной последовательности — результат существования живого вируса или пребывания, по крайней мере, вирусных РНК в клетке, то большинство вирусных транскриптов были бы считаны в правильном направлении для рассматриваемых последовательностей; в культуре инфицированных клеток более 99 % вирусных транскриптов правильно ориентированы. Однако если бы транскрипты были продуктом случайной интеграции вируса в геном, то произошло бы разделение примерно 50 на 50 — половина транскриптов была бы прочитана по направлению вперед, а другая половина — назад относительно генов хозяина. Чжан отмечает, что это явление ученые наблюдали в образцах некоторых пациентов. Это значит, что большая часть вирусной РНК в некоторых образцах может быть транскрибирована из интегрированных последовательностей.
Поскольку данные, которые использовались учеными, были довольно ограниченными, Джениш подчеркивает, что необходимо больше информации, чтобы понять, насколько распространено это явление и что оно может означать для здоровья человека.
В будущем Джениш и Чжан планируют исследовать, могут ли фрагменты генетического материала SARS-CoV-2 попадать в белки самой клетки при трансляции. Как заявляет Чжан, если такое будет наблюдаться, и вирусные белки будут способствовать формированию иммунного ответа, это может обеспечить постоянную защиту от вируса.
Читайте также:

