Отдых с закрытыми глазами
Обновлено: 18.09.2024

Трудно балансировать на одной ноге? Этот простой тест, при котором необходима хорошая координация движения, может со временем стать актуальным в медицине. По данным нового исследования, неспособность балансировать на одной ноге в течение 20 и более секунд, может свидетельствовать о наличии повреждения головного мозга у здоровых лиц.
"Наше исследование показало, что способность балансировать на одной ноге является важным тестом для определения здоровья головного мозга, « сказал ведущий автор исследования Yasuharu Tabara, из Киотского университета Высшей школы медицины в Киото, Япония.
Способность постоять на одной ноге ранее была рекомендована как прогностический тест состояния здоровья. В исследовании, опубликованном в BMJ, исследователи обнаружили связь между количеством времени у людей в возрасте 53 лет ,которые могли балансировать на одной ноге, и показателями смертности .
Повреждения мелких сосудов приводят к снижению их эластичности, что приводит к нарушению притока крови. Частота повреждения мелких сосудов часто увеличивается с возрастом.
Заболевание церебральных кровеносных сосудов, как полагают, указывают на повышенный риск развития в будущем субклинического инсульта. В предыдущих исследованиях, субклинические (бессимптомные) поражения головного мозга проявлялись только ухудшением двигательной координации и когнитивными нарушениями.
Повреждения головного мозга и балансировка
Исследователи попросили участников постоять на одной ноге до 60 секунд (если это возможно) с обоими открытыми глазами. Это исследование было проведено два раза, с фиксацией времени каждого участника, которому проводилось тестирование. Было проведено исследование с участием 841 женщины и 546 мужчин, средний возраст которых составил 67 лет.
После этого мозг участников были сканирован с помощью магнитно-резонансной томографии (МРТ) для оценки наличия любого повреждения сосудистого русла. Когнитивные нарушения также изучали с помощью компьютерных вопросников.
Поражение мелких церебральных сосудов было связано с невозможностью балансировать на одной ноге в течение более чем 20 секунд. В частности, исследователи отметили связь с небольшими субклиническими инфарктами мозга, такими как лакунарный инфаркт и микроинсульт.
Исследование показало, что у участников исследования с проблемами с балансировкой на одной ноге были следующие результаты:
- у 34,5% участников отмечалось 2 и более лакунарных поражения головного мозга
- у 16% участников было одно лакунарное поражение
- у 30% участников было более двух микрокровоизлияний
- у 15,3% участников было одно микрокровоизлияние
Неспособность стоять на одной ноге достаточно долго также была связана с когнитивными нарушениями.
Было установлено, что заболевания мелких церебральных сосудов были чаще у пациентов старшего возраста с наличием артериальной гипертензии и с утолщением сонных артерий, чем у пациентов без таких сопутствующих заболеваний. После того, как исследователи скорректировали свои выводы с учетом этих факторов, оказалось, что участники с наличием субклинических инфарктов мозга не могли долго стоять на одной ноге.
Потенциальное подтверждение наличия «повреждений головного мозга"
Исследователи отмечают, что предыдущие исследования установили, что существует связь между ортостатической неустойчивостью и изменениями в головном мозге, но лишь немногие исследования обнаружили связь этого простого теста с лакунарными инфарктами и микроинсультами.
Основным недостатком исследования является то, что исследователи не оценивали истории болезни участников с фактами падений и нарушений координации движений, в том числе нарушений походки, которые могли бы иметь серьезные последствия для конечных результатов.
Авторы утверждают, что необходимы дополнительные долгосрочные исследования для того, чтобы проверить эти выводы и в полной мере оценить значение постуральной нестабильности.
"Время стояния на одной ноге это очень простой тест на определение постуральной нестабильности и может быть следствием наличия повреждений головного мозга", заключает Tabara. "Пациентам, которые демонстрируют плохую балансировку на одной ноге, следует уделять больше внимания, так как это может указывать на повышенный риск заболевания головного мозга и когнитивные нарушения."

Обзор
Автор
Редакторы

Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.

Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Представьте, что вы открываете глаза незадолго до рассвета, пытаетесь перевернуться в постели — и внезапно понимаете, что полностью парализованы. Беспомощно лежа на спине и не в силах кричать о помощи, вы замечаете зловещие фигуры, скрывающиеся в вашей спальне. По мере того, как они подходят к кровати, ваше сердце начинает биться сильнее, и вы чувствуете, что задыхаетесь. Вы слышите жужжание и ощущаете электрические импульсы, разносимые по всему телу. Через мгновение видения исчезают, и вы снова можете двигаться. В ужасе вы думаете о том, что только что произошло. Вышеупомянутый опыт представляет собой эпизод сонного паралича, сопровождаемый гипнопомпическими галлюцинациями [1]. Это пугающее описание со времен древних греков интерпретировалось в различных культурных контекстах, сопровождаясь разнообразными духовными и сверхъестественными пояснениями — начиная от колдовства и злых духов, заканчивая инопланетянами [2], [3]. Современные медицинские объяснения СП не так красочны, однако помогают нам понять проблему гораздо глубже.
Раздел 1. Эпидемиология сонного паралича
Данное состояние может передаваться по наследству при мутации гена PER2, отвечающего за проявление циркадных ритмов у человека [7]. Этот ген принадлежит к семейству генов Per и является одним из ключевых генов биологических часов. Показан четкий циркадианный ритм его экспрессии в нейронах супрахиазматических ядер. Гены этого семейства кодируют компоненты циркадных ритмов двигательной активности, метаболизма и поведения. Было показано, что у людей мутация в гене PER2 вызывает семейный синдром продвинутой фазы сна (FASPS) [8].
Раздел 2. Нейрофизиологические основы возникновения явления
2.1. Механизмы перехода в быстрый сон
Структура нашего сна включает две чередующиеся фазы: быструю REM-фазу (фаза быстрого сна, или стадия быстрых движений глаз — rapid eye movement) и медленную NREM-фазу (non-rapid eye movement sleep, т.е. сон без быстрых движений глаз — медленный сон). В этой статье мы подробнее затронем первую из этих фаз, так как именно она играет ключевую роль в возникновении явления сонного паралича. Эту фазу также называют парадоксальной, так как она характеризуется повышенной активностью головного мозга, усилением мозгового кровотока и увеличением уровня серотонина, что сопровождается повышением артериального давления и частоты пульса; отмечаются учащенное и поверхностное дыхание, а также интенсивные движения глазных яблок, сокращения мимических мышц. Сновидения возникают, как правило, в фазу быстрого сна.
Активация определенной группы клеток ствола мозга (овалы красного цвета) вызывает изменение соответствующих показателей организма в фазу быстрого сна, которые регистрируются в виде кривых (рис. 1, правый столбец). Например, ЭЭГ признаки активации коры в период REM-сна реализуются благодаря одновременной активации нейронов РФ среднего мозга (MRF) и нейронов крупноклеточного ядра (MN) в продолговатом мозге; генерацию тета-ритма в гиппокампе инициируют нейроны орального ретикулярного ядра моста (PO); повышение температуры мозга и цикличные колебания показателей кардиореспираторной системы обеспечивают нейроны парабрахиального ядра (PBN).

Рисунок 1. Клеточно-молекулярно-сетевая модель физиологических механизмов формирования быстрого сна.
Голубой квадрат: LC — нейроны голубого пятна, RN — нейроны ядер шва;
Зеленый круг: GABA — локальные ГАМК-ергические нейроны;
Красные овалы: MRF — нейроны ретикулярной формации среднего мозга, MN — нейроны крупноклеточного ядра продолговатого мозга, LCα — нейроны голубого пятна альфа, PAb — нейроны, расположенные вблизи ядра отводящего нерва, PO — нейроны орального ретикулярного ядра моста, PBN — нейроны арабрахиального ядра; C-PBL — нейроны заднелатеральной перибрахиальной области, Sub C — нейроны, расположенные под голубым пятном;
Желтый прямоугольник: mPRF — медиальная ретикулярная формация моста;
Красный квадрат: PPT — нейроны педункулопонтинного ядра, LDT – нейроны заднебоковой части покрышки; над стрелкой: KR — каинатные рецепторы;
Желтый овал: Glutamate — глутамат [13];
Кривые справа (сверху вниз): ЭЭГ крысы в фазу REM-сна, ЭМГ крысы в фазу REM-сна, ЭОГ крысы в фазу REM-сна, тета-ритм гиппокампа в фазу REM-сна, цикличные колебания (BP — артериального давления, HR — частоты сердечных сокращений, RESP — частоты дыхательных движений, BТ — температуры тела), PGO-волны.
Данные группы клеток ствола мозга, отвечающие за запуск REM-сигналов, активируются при повышенном высвобождении холинергических нейромедиаторов, в то время как количество аминергических нейромедиаторов либо снижено, либо полностью отсутствует. Источниками ацетилхолина (рис. 1, стрелки красного цвета) являются холинергические нейроны педункулопонтинного ядра (PPT) и заднебоковой части покрышки (LDT). Источниками аминергических нейромедиаторов (рис.1, стрелки синего цвета) являются норадренергические нейроны голубого пятна (LC) и серотонинергические нейроны ядра шва (RN). На мембране первых находятся каинатные рецепторы, необходимые этим нейронам для начала работы. Похожую систему образуют и ГАМК-ергические, и аминергические нейроны.
Развитие фазы быстрого сна начинается с повышенного высвобождения глутамата (рис. 1, желтый овал); вследствие этого активируются каинатные рецепторы холинергических нейронов (KR), что приводит к их возбуждению и увеличивает высвобождение ацетилхолина в каждом из генераторов сигналов быстрого сна (рис. 1, красные стрелки). Также запускается двусторонняя связь холинергических нейронов педункулопонтинного ядра (PPT) и группы клеток заднебоковой части покрышки (LDT) с нейронами медиальной ретикулярной формации моста (mPRF). Одновременно с описанными процессами активируются и локальные ГАМК-ергические клетки (рис. 1, зеленый круг), что приводит к активному торможению аминергических нейронов голубого пятна и ядер шва и снижает или полностью прекращает высвобождение аминергических нейромедиаторов в структурах, отвечающих за генерацию быстрого сна.
Ключевая роль аминергической системы состоит в том, чтобы вовремя прекратить свою активность при высвобождении холинергических нейромедиаторов. Для дальнейшего поддержания эпизодов REM-сна повышенное высвобождение ацетилхолина в нейронах mPRF активирует глутаматергические нейроны, которые продолжают высвобождать глутамат в PPT и LDT для поддержиания активности холинергических нейронов. Таким образом, холинергические клетки PPT и LDT и глутаматергические клетки LC и RN образуют петлю положительной обратной связи для поддержания циклов REM-сна [11].
Практически одновременно две группы исследователей из Японии и США обнаружили две последовательности аминокислот, похожих друг на друга, но назвали их по-разному [14]. Вскоре выяснилось, что это одно и то же вещество — олигопептиды орексин А, содержащий 33 остатка аминокислот, и орексин B, состоящий из 28 аминокислот [15]. От препроорексина отщепляется белок проорексин, из которого и происходят орексины А и В. Эффект последних предопределяется двумя связанными с G-белком метаботропными рецепторами. OX1R — рецептор 1-го типа, который выборочно связывается только с орексином А, а OX2R — рецептор 2-го типа — не избирателен и связывается с обоими орексинами. Рецептор орексина А связан только с подклассом Gq гетеротримерных G-белков, рецептор орексина B — с подклассами Gq или Go и Gi белками (рис. 2) [16]. Орексинергические нервные клетки взаимодействуют с нейронами голубого пятна, тормозя их [14].

Рисунок 2. Орексины и рецепторы к ним.
LC — синее пятно, VTA — вентральная покрышка, VMN — вентромедиальный гипоталамус, DR — ядра шва, LDT/PPT — дорсолатеральная латеродорсальная/педункулопонтинная покрышка, BST — ядро ложа терминальной полоски, PVN — паравентрикулярное гипоталамическое ядро, Arc — полукружное ядро, TMN — туберомамиллярное ядро, DMH — дорсомедиальное ядро, PVT — паравентрикулярное таламическое ядро.
2.2. Как нарушение механизмов перехода в быстрый сон может приводить к СП?
Исследования американских ученых университета Пенсильвании показали, что в основе СП лежит персеверация REM-активности, то есть нарушение переключения из сна в бодрствование [2].
В REM-фазу сна системы нашего мозга активно работают, в чем мы удостоверились выше, однако тело при этом остается неподвижным [6]. Но иногда в этот период происходит пробуждение, и, если структуры мозга не успевают синхронизироваться между собой, возникает паралич [17]. На молекулярном уровне пробуждение опосредуется следующими механизмами. Считается, что холинергическая и глутаматергическая системы в основном связаны с биоэлектрическими и поведенческими проявлениями процесса пробуждения [18]. Ядра ствола головного мозга, отвечающие за возбуждение и содержащие ацетилхолин, дофамин, серотонин или норадреналин, активируют таламус, гипоталамус, двигательные нейроны спинного мозга, передний мозг и оказывают подавляющее воздействие на вентролатеральную преоптическую область (ГАМК, галанин); возбуждающие центры гипоталамического и таламического активируют кору и связанные с возбуждением области в базальной части переднего мозга и стволе мозга [19].
Один из наиболее примечательных аспектов СП — это яркие гипногогические или гипнопомпические галлюцинации [1]. Они могут возникать во время резкого пробуждения наряду с видением демонических образов, состоянием панического ужаса и чувством присутствия посторонних [20]. Возможным объяснением данного явления может быть то, что во время быстрого сна происходит снижение активности дыхательных мышц; это связано с угнетением двигательных нейронов. Во время быстрого сна дыхание становится нерегулярным, возникает гипотония скелетных мышц, что приводит к значительному снижению вентиляции легких и дыхательного объема, что приводит к избыточному накоплению углекислого газа в крови — гиперкапнии — и снижению количества кислорода — гипоксии [21]. Кроме того, олигодендроциты — миелинпродуцирующие клетки ЦНС — избирательно чувствительны к гипоксии и фрагментации сна [22].
— Гипногогические галлюцинации — зрительные обманы восприятия, появляющиеся перед засыпанием.
— Гипнопомпические галлюцинации — зрительные обманы восприятия, появляющиеся после пробуждения.
Предполагается, что кроме вторичной (а иногда и первичной) сенсорной коры, нарушение функций в других областях — премоторной области коры, в области поясной извилины, подкорковой и мозжечковой областях — также способствует возникновению галлюцинаций. Нарушение, в результате которого возникают галлюцинации, почти всегда локализовано в областях мозга, связанных с сенсорными системами. Предполагается, что компенсаторная сверхактивация мозговых участков, окружающих эти пути, также является причиной возникновения галлюцинаций [24]. Однако в течение нескольких секунд или минут после пробуждения перцептивные, когнитивные и двигательные компоненты цикла сна синхронизируются, галлюцинации исчезают, и подвижность восстанавливается, когда человек просыпается полностью.
Механизмы REM-on и REM-off систем блокируют импульсы, поступающие по входящим сенсорным волокнам, снабжая кору внутренними стимулами, формирующими содержание сновидений. Они блокируют также активность моторных нейронов коры, тем самым обездвиживая сновидца [1].
Таким образом, при возникновении сонного паралича во время внезапного незапланированного пробуждения в фазу быстрого сна, глазные движения остаются неизменными, проявляя прежнюю высокую активность, а сенсорные ощущения — ясными.
Раздел 3. Методы исследования сонного паралича
3.1. Опросы
Важными методами исследования и диагностики явления сонного паралича считают опрос и обследование людей, испытавших подобный опыт, а также проведение полисомнографии [25], [26].
Опросы проводятся среди здоровых людей, которым задают различного рода вопросы об их ощущениях в период возникновения явления [27]. В основном оценивают состояние нервной системы человека в период возникновения паралича, наличие сопутствующей патологии или повышенной тревожности, темп жизни, место работы или учебы. Сегодня в исследованиях часто используют следующие опросы:
- FISPI — fearful isolated sleep paralysis inventory;
- ISPQ — isolated sleep paralysis questionnaire[28];
- SEQ — sleep experiences questionnaire;
- SPQ — sleep paralysis questionnaire[6];
- USEQ — Unusual sleep experiences questionnaire;
- WUSEQ — Waterloo unusual sleep experiences questionnaire.
Полуструктурированное интервью (FISPI) оценивает частоту эпизодов сонного паралича, наличие страха и конкретные галлюцинации, опасные варианты СП и наличие повторяющихся эпизодов. Благодаря этому опросу, можно провести и общую оценку дистресса как во время СП, так и после за последние 6 месяцев [6].
Опросник Ватерлоо (WUSEQ) также использует описанную выше 4-балльную шкалу для выявления частоты возникновения явления. Таким же образом оцениваются яркость и интенсивность переживаний, но уже в 7-балльном диапазоне: от 1 (испытание нечетких признаков явления) до 7 (испытание очень отчетливого впечатления от явления). Всего анкета состоит из 42 пунктов [30].
Несмотря на то, что у многих людей, ощутивших это явление на себе, остаются не очень приятные ощущения, есть и те, кому новый опыт доставляет позитивные эмоции. Так, исследования группы чешских ученых показали, что более открытые люди с меньшей вероятностью будут негативно интерпретировать часто аномальные переживания, связанные с СП, и с большей вероятностью будут получать удовольствие от новых ощущений и галлюцинаций [25].
Согласно рекомендациям, любую оценку СП необходимо проводить более широко в диагностическом контексте других психических состояний. Например, с использованием структурированного клинического интервью — диагностическое и статистическое руководство по психическим расстройствам 5-го издания DSM-5 (Diagnostic and Statistical Manual of mental disorders, fifth edition) [3].
3.2. Полисомнография
Метод полисомнографии применяют для диагностики некоторых заболеваний, проявление которых можно заметить только во время ночного сна. Это исследование безболезненно, практически не ощущается пациентом и не имеет противопоказаний к применению [26].
Полисомнография представляет собой комплекс исследований изменений физиологических показателей организма во время сна, который включает: электроэнцефалографию (ЭЭГ), электроокулографию (ЭОГ), электромиографию (ЭМГ), электрокардиографию (ЭКГ) и пульсоксиметрию [3]. Параллельно ведется запись аудио и видео, что дает представление обо всех изменениях в поведении, которые могут происходить из-за нарушений сна, воздействия на сон терапии и других факторов.
Процедура полисомнографии чаще всего проводится в стационарных условиях, однако может проводиться и дома у пациента [26], [31].
Раздел 4. Факторы риска при явлении паралича сна
Эпизоды паралича могут возникать во время засыпания или после пробуждения [1]. Ученые Великобритании и США подтвердили, что чаще всего патология возникает во время сна на спине [6]. Возможным объяснением этому может быть то, что кровь отливает от лобных долей головного мозга, что провоцирует возникновение галлюцинаций. Риск также увеличивается при ночном апноэ, когда мозг испытывает кислородное голодание [33]. При этом, как уже было описано выше, развивается гипоксия. Тяжелая и продолжительная ее форма провоцирует поражение центров дыхания и кровообращения, расстройство дыхательных рефлексов, появление судорог и т.д.
Сонный паралич может возникать на фоне частых и длительных стрессовых ситуаций, снижения продолжительности сна до критических пределов, при физическом перенапряжении [5].
Заключение
Несмотря на относительно низкую частоту встречаемости явления сонного паралича в популяции, пережитый индивидуальный опыт оставляет настолько яркие и неизгладимые впечатления у людей, испытавших СП даже единожды, что это вдохновляет ученых на протяжении многих веков искать потенциальные механизмы развития сонного паралича, а также находит воплощение в многочисленных произведениях искусства. Одним из потенциальных объяснений считают нарушение переключения из сна в бодрствование, то есть персеверацию REM-активности, в основе которой лежит нарушение сложных взаимодействий холин-, амин- и ГАМК-ергических подкорковых структур и коры больших полушарий на фоне генетической предрасположенности или наличия факторов риска, таких как стресс, повышенный уровень тревожности и систематическое недосыпание.
Приступы беспричинной тревожности в основном возникают во время бодрствования, но могут проявляться перед сном или во время сна. Столкнувшись с неприятным и пугающим ощущением один раз, человек со страхом ожидает повторения. На фоне этого у него развивается бессонница, постоянная усталость, фобии и расстройства.

Симптомы ПА
Причины панических атак точно не известны. Медики отмечают, что в 15% случаев в основе нарушения лежит наследственность. Приступ могут спровоцировать психогенные, биологические, физиогенные факторы — от неприятностей на работе до злоупотребления алкоголем или кофе. Иными словами, это расстройство — реакция организма, психики на стресс или превышение наших возможностей.
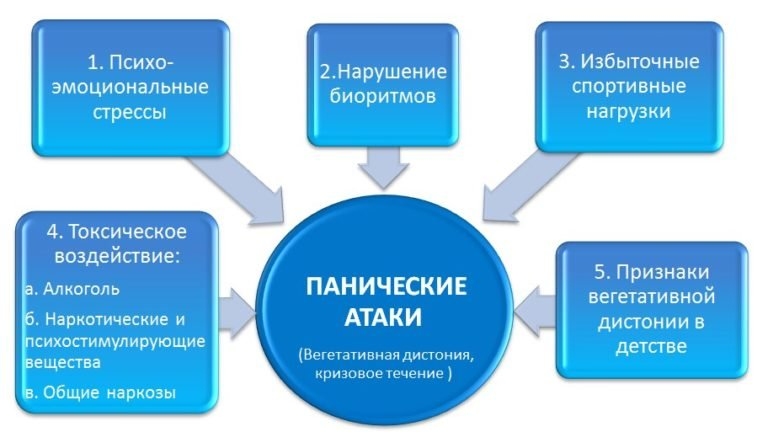
О панической атаке можно говорить, если вы испытываете перед засыпанием четыре или более симптомов из перечисленных:
- учащенное сердцебиение;
- потливость;
- озноб, внутренняя дрожь, жар-холод;
- ощущение нехватки воздуха;
- дискомфорт в левой стороне груди;
- головокружение, предобморочное состояние;
- страх смерти или страх сойти с ума;
- онемение конечностей, судороги.
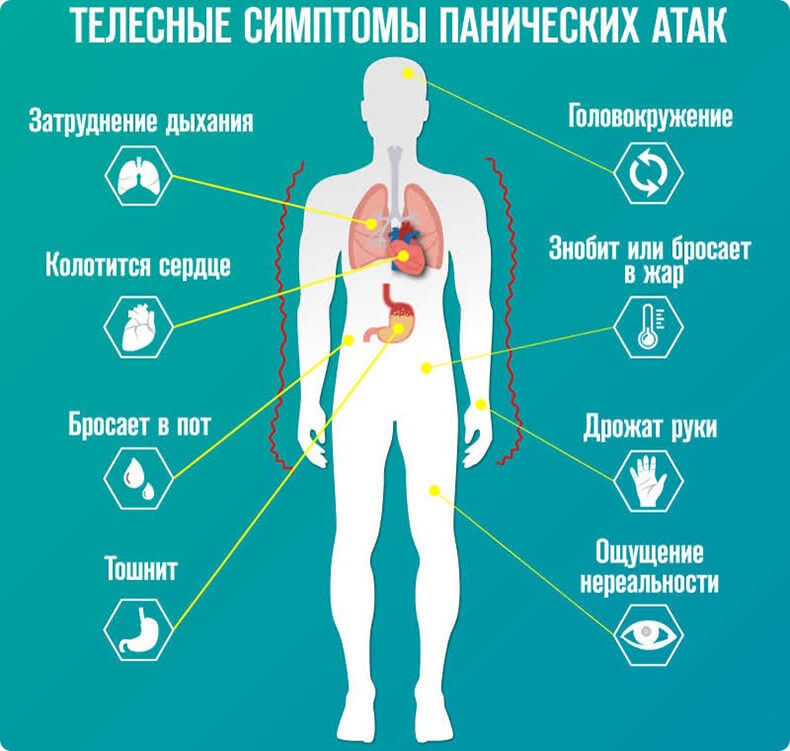
Ночные приступы происходят внезапно, часто с 12 часов ночи до 4 часов утра, достигают пика в течение 10 минут. Длительность паники — 15-30 минут, после чего человек испытывает слабость, разбитость или, наоборот, облегчение. Чем тяжелее он перенес первый приступ, тем сложнее ему бороться с этим дальше.
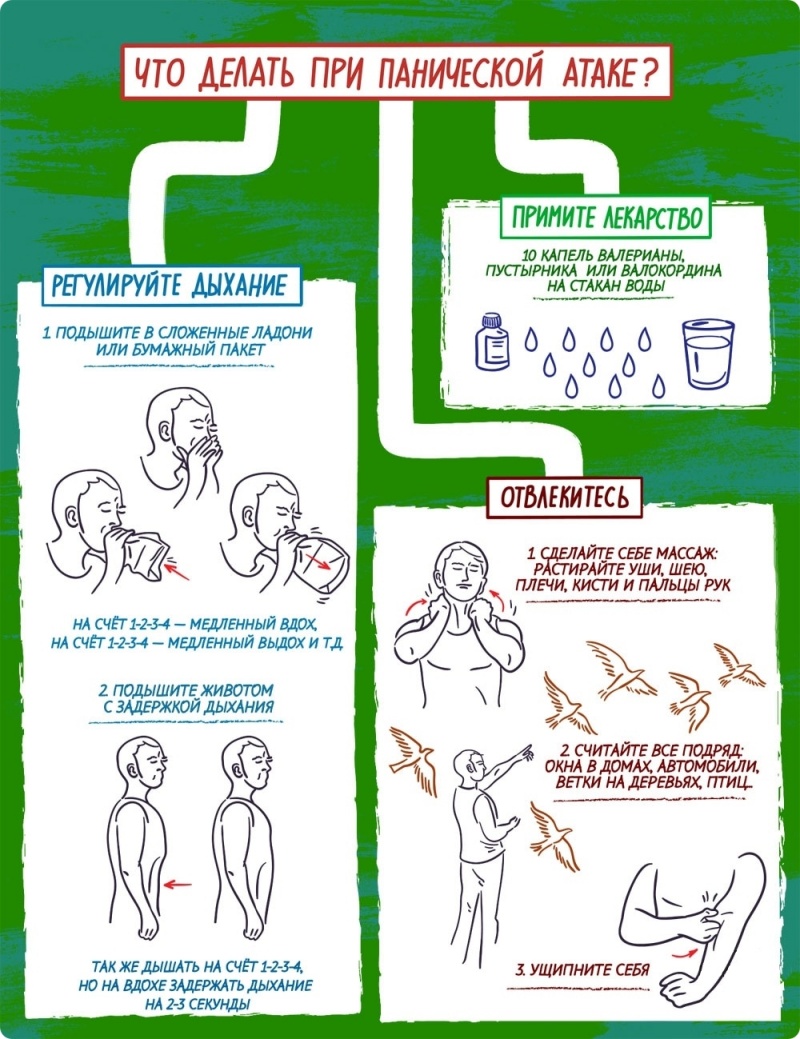
Беспричинная паника ночью: что делать?
- Почувствовав приближение панической атаки при засыпании, не вскакивайте с кровати, не бегите — мышечное напряжение усиливает вегетативные реакции и возбуждение.
- Успокойтесь, сделайте два коротких вдоха и один длинный выдох. 3-4 повторения восстанавливают сердечный ритм, снижают кровяное давление.
- Напрягите предплечья на обеих руках. Сжатыми в кулак кистями покрутите по часовой стрелке. Сделайте 3-4 подхода с максимальным напряжением предплечий. В завершении — расслабляющий выдох.
- Массаж пальцев, ушей, кистей поможет расслабиться.
- Переключите мысли, например, рассматривайте окружающие предметы, считайте их количество. Не забывайте при этом дышать. Если есть возможность, поговорите с кем-то из близких, погладьте животное, послушайте негромкую музыку, чтобы отвлечься.

Важно понимать, что паническая атака — не соматическое заболевание. Диагностикой и лечением психических нарушений занимается психотерапевт.
Врач психотерапевт высшей категории И. Г. Гернет поможет разобраться в причинах тревожности, проведет сеанс терапии, научит вас контролировать мысли, правильно дышать перед засыпанием. Прием ведется анонимно. Доктор выезжает на дом к пациенту. Вы навсегда избавитесь от ПА днем и во время сна.

Частный врач психиатр Гернет Илья Григорьевич приглашает на обследование и лечение людей, испытывающих нарушения самочувствия.
wikiHow работает по принципу вики, а это значит, что многие наши статьи написаны несколькими авторами. При создании этой статьи над ее редактированием и улучшением работали авторы-волонтеры.
Количество источников, использованных в этой статье: 24. Вы найдете их список внизу страницы.

- Как ни странно, более продолжительная по времени дремота не рекомендуется, так как это повышает шанс быть замеченным, но не приносит больше пользы. Если вы хотите подремать на работе или в школе, дремота не должна превышать 10 минут.

- Ваш кабинет
- Ваш автомобиль
- Ванная комната или туалет
- Редко используемое кладовое помещение

Сядьте сзади. Не всегда выпадет возможность найти уединенное место. Если вам обязательно нужно идти на учебу или работу, а вы просто обессилены, постарайтесь занять место в одном из последних рядов, подальше от оратора или преподавателя. Так вы обеспечите себе место для отдыха, но не попадетесь. Если вы находитесь в конце помещения, вряд ли кто-то заметит, что у вас закрыты глаза. [6] X Источник информации

- Если у вас нет солнцезащитных очков, наденьте шляпку или кепку, чтобы можно было немного натянуть ее на лоб, тогда поля шляпки будут закрывать глаза, и вы сможете немного подремать.

Старайтесь поддерживать правильную осанку. Помните, что вас могут выдать не только закрытые глаза, но и язык тела. Если ваша спина согнута колесом, а нижняя челюсть вот-вот упадет на парту, преподаватель (или начальник) точно поймет, что вы спите. Если вы сидите за столом, положите руки на стол и согните локти так, чтобы руками поддерживать голову. Таким образом, вы сможете оставаться в вертикальном положении, и эта поза не выдаст вас. [8] X Источник информации

Попросите приятеля "прикрыть" вас. Если вам нужно подремать прямо на работе или учебе, найдите кого-то, кто сможет вас разбудить или как-то помочь вам, если преподаватель или начальник вас заметит. Попросите приятеля разбудить или подтолкнуть вас, если преподаватель вызовет вас или занятие закончится. Будьте готовы так же прикрыть его, когда он тоже захочет подремать.
Читайте также:

