Как дать отдохнуть поджелудочной железе
Обновлено: 18.09.2024
Заболевания поджелудочной железы являются одними из наиболее распространенных поражений органов пищеварения. Среди больных преобладают женщины. Это, по-видимому, связано с более высокой частотой встречаемости у них желчно-каменной болезни (ЖКБ) и нарушений жирового обмена. Значительную часть больных составляют пожилые и престарелые лица, однако в последнее время поражения поджелудочной железы все чаще встречаются и у детей различного возраста. В настоящее время существуют различные рекомендации и стандарты, посвященные ведению больных с панкреатитом. Наиболее известными являются критерии Атланты 1992 г. [1] и Консенсунс, принятый в 1999 г. в Сантрони [2], с пересмотром в 2003 г.
Среди воспалительных заболеваний поджелудочной железы различают острый и хронический панкреатит. Причины поражения поджелудочной железы многообразны. В частности, к ним относятся: обструкция панкреатического протока, воздействие лекарственных препаратов или токсическое отравление различными веществами, метаболические нарушения как самой поджелудочной железы, так и других органов и систем, инфекционные и паразитарные заболевания, сосудистые нарушения и травмы.
Острый панкреатит является полиэтиологическим заболеванием. В основе острых панкреатитов лежит ферментативное поражение поджелудочной железы, носящее автокаталитический характер. Выделяют две группы причин заболевания. К первой относятся факторы, вызывающие затруднение оттока панкреатического сока по протокам поджелудочной железы и приводящие вследствие этого к острому повышению давления в них, с развитием гипертензионно-протоковой формы острого панкреатита. Вторую группу составляют факторы, приводящие к первичному поражению ацинозных клеток с развитием первично-ацинарной формы заболевания.
Острое поражение поджелудочной железы может возникать при приеме различных лекарственных препаратов, таких как метилдопа, 5-аминосалицилаты, азатиоприн, циметидин, фуросемид, метронидазол, тетрациклины, при переполнении паренхимы поджелудочной железы рентгеноконтрастными препаратами во время проведения инструментальных эндоскопических исследований. Кроме того, причинами развития острого панкреатита как у взрослых, так и у детей могут явиться метаболические нарушения, в частности гипертриглицеридемия — гиперлипидемия I, IV или V типа.
Из инфекционных заболеваний наиболее частой причиной развития панкреатитов являются: вирусные заболевания (цитомегалия, герпес, гепатиты А, В, С), бактериальные (микобактериоз, лептоспироз), грибковые поражения (криптококки, кандида), а также паразитарные инвазии (аскариды, закупоривающие просвет выводного протока поджелудочной железы, или пневмоцистоз).
Хронический панкреатит представляет собой длительно текущее, как правило, прогрессирующее воспалительное заболевание поджелудочной железы. При этом развивается очаговая или диффузная деструкция ткани железы с постепенным замещением ее соединительной тканью. Основными этиологическими факторами развития хронического панкреатита являются те же, что и для острого панкреатита, которые непосредственно повреждают ацинозные элементы или способствуют повышению давления в панкреатических протоках, однако действующие более длительно и менее интенсивно.
В соответствии с Атлантскими критериями, правильный диагноз острого панкреатита должен быть установлен у всех пациентов в течение 48 ч после поступления (уровень рекомендации C). Этиология острого панкреатита должна быть определена по крайней мере в 80% случаев и не больше чем в 20% должна быть классифицирована как идиопатическая (уровень рекомендации B) [3].
Если причину развития заболевания установить не удается, следует говорить об идиопатическом хроническом панкреатите.
Появление эндоскопического УЗИ (EUS) и магнитно-резонансной холангиопанкреатографии (MRCP) расширило диапазон тестов, доступных для установления причины острого панкреатита. В таких ситуациях EUS может обнаружить микролитиаз в желчном пузыре или общем желчном протоке, а MRCP выявить большинство камней в протоке, а также аномалии самих протоков, таких, например, как раздвоение поджелудочной железы. EUS также точен и более безопасен, чем эндоскопическая ретроградная холангиопанкреатография (ERCP), для обнаружения камней общего желчного протока.
Исследование желчи может быть единственным способом идентификации пациентов с повторным острым панкреатитом из-за микролитиаза. Протоковая манометрия (используемая для идентификации дисфункции сфинктера Одди) может иметь существенный риск в плане обострения острого панкреатита и должна выполняться только в специализированных отделениях. Необходим осторожный отбор пациентов для проведения манометрии [6]. Для определения природы развития панкреатита необходимо проводить исследования на содержание и уровень липидов плазмы и концентрацию кальция в крови. Ранние и реконвалесцентные титры антител к вирусам (эпидемического паротита, Коксаки B4 и других) могут также идентифицировать возможную причину острого панкреатита, хотя никакой специфической терапии при этом не назначается. Необходимо учитывать возможность существования сопутствующего новообразования или хронического панкреатита и соответствующим образом обследовать больного.
Исследования, необходимые для определения этиологических факторов, вызвавших острый панкреатит, в зависимости от стадии течения болезни, а также анамнестические данные, позволяющие исключить другие причины развития острого панкреатита, представлены в таблице.
Исследования, необходимые для определения фазы заболевания
Предшествующая ЖКБ
Употребление алкоголя
Семейный анамнез*
Употребление лекарственных препаратов
Перенесенные ранее вирусные заболевания
Панкреатические ферменты в плазме
Тесты функции печени
УЗИ желчного пузыря
Липиды плазмы крови
Кальций плазмы крови
Титры антител к вирусам
Повторное УЗИ желчных путей
МРХПГ (магнитно-резонансная холангиопанкреатография)
КТ (спиральное или послойное по протоколу для поджелудочной железы)
Дополнительные исследования (обычно используются в случаях повторного идиопатического острого панкреатита)
Повторное УЗИ
Эндоскопическое УЗИ
Аутоиммунные маркеры
РХПГ со взятием анализа желчи на наличие кристаллов желчи и проведением
цитологического исследования поджелудочной железы
Манометрия сфинктера Одди
Панкреатические функциональные тесты, для исключения хронического панкреатита
*Генетический анализ показан при наличии в семейном анамнезе одного или нескольких позиций из нижеприведенных: острый панкреатит, повторная абдоминальная боль неустановленного диагноза, панкреатическая карцинома или сахарный диабет типа 1. Модифицировано из рекомендаций Всемирной ассоциации [7].
Длительные нарушения функции поджелудочной железы могут приводить к развитию хронических изменений, проявляющихся в виде хронического кальцифицирующего панкреатита, хронического воспалительного панкреатита или хронического обструктивного панкреатита.
Врожденные нарушения деятельности поджелудочной железы, которые в дальнейшем могут проявиться развитием воспалительной реакции, связаны с аутосомно-доминантными аномалиями гена или хромосомы 7G, ассоциированными с раком головки поджелудочной железы.
Нарушение деятельности поджелудочной железы, не сопровождающееся, как правило, воспалительной реакцией, однако имеющее определенную клиническую симптоматику, получило название панкреатической недостаточности.
Различают первичную и вторичную панкреатические недостаточности. Первичная панкреатическая недостаточность развивается вследствие воздействия т.н. немодифицируемых факторов, на которые человек (сам пациент или врач) воздействовать и влиять не может. К ним относятся такие заболевания, как кистозный фиброз поджелудочной железы, врожденное нарушение проходимости панкреатического протока, синдром Shwachman, изолированный дефицит липазы, изолированная недостаточность трипсина, наследственный рецидивирующий панкреатит.
В клинической практике чаще встречается вторичная или относительная недостаточность поджелудочной железы (панкреатопатия), вызываемая, как правило, приемом необычной пищи, ее избыточным количеством или временными расстройствами функционирования поджелудочной железы. Вторичная недостаточность может сопровождать различные воспалительные заболевания верхнего отдела пищеварительного тракта (ВОПТ).
Клиническими проявлениями панкреатической недостаточности являются признаки нарушения деятельности поджелудочной железы — боль в животе, изменение аппетита (уменьшение или полное исчезновение), тошнота, урчание в животе, метеоризм и флатуленция, стеаторея. Интенсивность и выраженность этих признаков зависит от степени поражения поджелудочной железы.
Диагностика вторичной панкреатической недостаточности нередко может представлять значительные трудности из-за нечеткости клинических симптомов, незначительных изменений при инструментальных методах исследования. Поэтому для правильной диагностики и своевременного назначения адекватного лечения врач должен использовать весь арсенал средств, находящийся в его распоряжении. При панкреатической недостаточности боли локализуются в эпигастрии, левом подреберье или бывают опоясывающими, иррадиируют в левое подреберье, под левую лопатку, в спину. Боли могут быть приступообразными и постоянными, они усиливаются после переедания, употребления жирной, острой и жареной пищи, алкоголя. Тепло усиливает боли, применение холода несколько уменьшает. Боли с трудом купируются лекарственными препаратами. Боли несколько ослабевают при вынужденных положениях больного — коленно-локтевом, сидя, согнувшись вперед, лежа на боку с притянутыми к груди коленями. Болевой синдром сопровождается симптомами кишечной диспепсии и нарушениями стула, при этом больные жалуются на вздутия и урчание в животе, могут быть запоры и поносы. Стул при поносах обильный, жидкий, пенистый, светло-желтого цвета из-за большого количества жира. Характерны также признаки желудочной диспепсии — тошнота и рвота, которая не приносит облегчения.
При недостаточности поджелудочной железы применяются различные лекарственные средства, содержащие ферменты. Традиционно для этого используется панкреатин — препарат, приготовленный из поджелудочной железы животных [8]. Однако в условиях интенсивного кислотообразования в желудке наступала его частичная инактивация, и препарат не оказывал ожидаемого лечебного эффекта. В дальнейшем, с развитием фармацевтической промышленности, знаний о механизме процессов пищеварения, появились новые формы препаратов, содержащих панкреатин в виде таблеток, драже, гранул с защитной оболочкой и микросфер, помещенных в капсулу.
В настоящее время ферментные препараты, используемые в клинической практике, должны отвечать определенным требованиям:
- нетоксичность;
- хорошая переносимость;
- отсутствие существенных побочных реакций;
- оптимум действия в интервале рН 5–7;
- устойчивость к действию соляной кислоты, пепсинов и других протеаз;
- содержание достаточного количества активных пищеварительных ферментов;
- длительный срок хранения [9].
В зависимости от фазы развития патологического процесса можно выделить четыре формы острого панкреатита: острый интерстициальный, соответствующий фазе отека (серозного, геморрагического, серозно-геморрагического), острый некротический, выражающий фазу образования некроза (с геморрагическим компонентом или без него); инфильтративно-некротический и гнойно-некротический, соответствующий фазе расплавления и секвестрации некротических очагов.
Для облегчения выбора тактики лечения, объема инфузионной терапии и правильной интерпретации формы панкреатита выделяют легкую, среднюю и тяжелую степени интоксикации.
Легкая степень (встречающаяся обычно при серозном отеке поджелудочной железы) характеризуется удовлетворительным общим состоянием больного, умеренными болями в эпигастрии, тошнотой, однократной рвотой, отсутствием симптомов раздражения брюшины, неизмененным цветом кожных покровов, частотой пульса в пределах 88–90 уд./мин, нормальным или слегка повышенным артериальным давлением (АД), высокими цифрами уроамилазы, небольшой активностью трипсина и липазы, сохраненным или слегка сниженным объемом циркулирующей крови (ОЦК) (дефицит 7–15%), умеренным лейкоцитозом, субфебрильной температурой.
Средняя степень интоксикации (наблюдается при мелкоочаговом некрозе железы) проявляется упорными болями в эпигастрии, которые не исчезают при применении спазмолитиков и анальгетиков, бледностью и цианотичностью кожных покровов, повторными рвотами, напряжением мышц в эпигастральной области, частотой пульса до 100–110 уд./мин, падением АД ниже исходного уровня, повышением периферического и снижением центрального венозного давления (ЦВД), высокими цифрами уроамилазы, ранней высокой активностью трипсина и липазы, снижением уровня ионов кальция и повышенным содержанием сиаловых кислот, уменьшением ОЦК (дефицит 16–35%), снижением диуреза, подъемом температуры тела до 38 °С.
Тяжелая степень интоксикации (возникает при распространенном некрозе железы) отличается тяжелым общим состоянием больного, жестокими болями в эпигастральной области, мучительной рвотой, резко бледными или цианотичными кожными покровами, нередко желтухой, появлением симптомов перитонита, частотой пульса свыше 120 уд./мин, падением уровня АД и ЦВД, снижением уроамилазы, активности трипсина и липазы, уровня ионов кальция , низким диурезом, вплоть до полной анурии, резким снижением ОЦК (дефицит 36–50%), высокой температурой, значительным нарушением функции сердца, печени, легких, почек.
В лечении острого панкреатита с самого начала превалировал оперативный метод, предложенный немецким хирургом Korbe в 1894 г. Однако высокая летальность (90–100%) даже в то время заставила сдержанно относиться к этому методу [10]. На 5-м Всероссийском съезде хирургов академик В. С. Савельев (1978) подчеркнул, что в настоящее время общепризнан преимущественно консервативный метод лечения острого панкреатита. Однако лечебная тактика диктуется главным образом формой заболевания. Если при интерстициальном и некротическом панкреатите решающее значение имеет своевременное проведение консервативной терапии и, в меньшей степени, операции, а при инфильтративно-некротическом — только консервативное лечение, то гнойно-некротическая форма требует обязательного оперативного вмешательства.
В лечении панкреатита ведущее значение имеет обеспечение уменьшения панкреатической секреции, так как усиленная секреция богатого ферментами сока поджелудочной железы, особенно при значительной закупорке протока, приводит к прогрессированию процесса. Больные с тяжелым острым панкреатитом должны лечиться в отделении интенсивной терапии.
При любом варианте течения острого панкреатита лечение начинают с назначения голода, который в зависимости от тяжести заболевания назначают на 3–5 дней. При легком процессе спустя этот срок больные способны принимать пищу без боли, расширяют рацион питания, постепенно выздоравливают и в дальнейшем не требуют продолжения лечения. При более тяжелом заболевании в первые дни осуществляется постоянная аспирация желудочного содержимого и быстро определяется оптимальная тактика ведения больного. Необходимо отметить, что при грамотном ведении больные острым панкреатитом средней степени тяжести без развития панкреонекроза и парапанкреатической флегмоны могут быть излечены консервативными методами.
При выборе тактики лечения больных острым панкреатитом наиболее важно дифференцировать отечные и интерстициальные формы острого панкреатита. Показателями начавшегося некротического процесса являются изменения в сыворотке крови концентрации С-реактивного белка и эластазы. Пациенты с отечной формой панкреатита нуждаются в консервативной терапии и динамическом наблюдении, тогда как пациенты с панкреонекрозом в интенсивной терапии. Выбор тактики ведения больных определяется и функциональной состоятельностью органов и наличием сопутствующей патологии. Пациентов без сопутствующей органной патологии и с ограниченным некрозом можно лечить консервативно, тогда как пациенты с полиорганной недостаточностью или прогрессированием сопутствующей патологии являются кандидатами для хирургического лечения.
Важнейшее значение в остром периоде панкреатита придается ликвидации ведущего болевого синдрома, для чего чаще всего используют сочетание ненаркотических анальгетиков и спазмолитиков:
- метамизол натрия внутрь по 250 – 300 мг 2–3 р/сут
- или 50% раствор в/м или в/в 0,1–0,2 мл/10 кг до купирования болевого синдрома
- или парацетамол внутрь 0,5 г 2–3 р/сут до купирования болевого синдрома
в сочетании с:
- гиосцина бутилбромид внутрь 20 мг 3–4 р/сут, до купирования болевого синдрома
- или дротаверин внутрь по 30–40 мг 3–4 р/сут
- или папаверин внутрь или ректально по 15–20 мг 3–4 р/сут, до купирования болевого синдрома
- или платифиллин внутрь или п/к 3–4 мг 2–3 р/сут до купирования болевого синдрома.
В случае выраженного болевого синдрома рационально использовать наркотические анальгетики, такие как Промедол [11].
Заместительная ферментная терапия панкреатита направлена на устранение нарушений переваривания жиров, белков и углеводов.
Среди большого количества панкреатических ферментов, используемых в гастроэнтерологии, предпочтение отдается лекарственным средствам, в наибольшей степени отвечающим современным требованиям:
- устойчивость к действию соляной кислоты, наличие кислотоустойчивой оболочки;
- активность липазы не менее 25000 ЕД на прием, оптимум действия ферментов в диапазоне рН 5–7;
- равномерное и быстрое перемешивание с пищей, размер микрокапсул не более 2 мм;
- быстрое высвобождение ферментов в двенадцатиперстной кишке.
Традиционные панкреатические ферменты в виде таблеток или драже, как правило, разрушаются соляной кислотой желудочного сока, что требует увеличения суточной дозы препаратов для коррекции внешнесекреторной недостаточности. Лучшим эффектом обладают микрогранулированные ферменты [12].
Диета при панкреатите играет важную роль на всех этапах наблюдения за больными и основывается на механическом, термическом и химическое щажении поджелудочной железы, подавлении гиперферментемии, уменьшении стаза в протоках и двенадцатиперстной кишке, уменьшении рефлекторной возбудимости желчного пузыря.
Нутритивная поддержка — это полноценное питание за счет частичного или полного парентерального и энтерального питания. Ее основная цель: обеспечение организма донаторами энергии (углеводами, липидами), пластическим материалом (аминокислотами); коррекция метаболических расстройств и восстановление трофологического статуса больного. Раннее парентеральное и энтеральное питание ускоряет репаративные процессы в ЖКТ.
Алгоритм нутритивной поддержки составляется с учетом оценки состояния больного и включает этапы парентерального, энтерального или смешанного питания и собственно диетическую терапию (диета № 5П). Лечебное питание рассматривается как фармакотерапия различных метаболических нарушений и является основным путем качественного обеспечения энергопластических потребностей организма больного.
Эффективность терапии панкреатита оценивается по динамике болевого и диспептического синдромов, нормализации уровня ферментов крови и мочи, показателей копрограммы, фекальной эластазы и увеличения массы тела больного.
Доцент 2-ой кафедры хирургических болезней Белорусского государственного медицинского университета, кандидат медицинских наук
Важный орган
Поджелудочная железа – важный орган человеческого организма, который играет значимую роль в процессах пищеварения и обмена веществ. Помимо выделения панкреатического сока, который участвует в пищеварении, поджелудочная железа вырабатывает гормоны (например, инсулин), регулирующие углеводный и жировой обмены. Располагается поджелудочная железа позади желудка, за что и получила соответствующее название.
Вячеслав Козлов:
Причины панкреатита
Вячеслав Козлов:
Алкоголь

Желчнокаменная болезнь
Желчные камни могут стать причиной развития так называемого билиарного панкреатита.
Вячеслав Козлов:
-Среди множества факторов риска развития желчнокаменной болезни – наследственная предрасположенность, генетические особенности, женский пол, возраст. Помимо этого, причинами образования камней являются избыточный вес или резкое его снижение, изменения липидного спектра, сахарный диабет, низкая физическая активность, некоторые лекарственные препараты, высококалорийная диета, сопутствующие болезни (например, цирроз печени).
Водка, салатик и…. панкреатит?
Очень часто острый приступ панкреатита может спровоцировать развитие хронической формы заболевания, при которой необратимые изменения прогрессируют в течение всей жизни человека. По мнению некоторых исследователей, возможна и обратная последовательность событий: острое воспаление возникает на фоне уже имеющихся изменений, характерных для хронического панкреатита.
Обе формы этой коварной болезни требуют от пациента полного отказа от алкоголя и прекращения курения. Кроме того, необходимо соблюдение пожизненной диеты, индивидуальные особенности которой должны быть оговорены с врачом.
Общие принципы питания пациентов после панкреатита:
- Исключить газированные и ледяные напитки;
- Исключить молотый кофе (с кофеином и без него);
Вещества, образующиеся в процессе обжарки кофе, оказывают выраженное стимулирующее действие на систему пищеварения.
- Следует избегать употребления гидрогенизированных жиров, которые производятся из растительных масел (например, маргарин);
Такие жиры требуют значительно большего количества желчи для эмульгирования (смешивания жиров с водой) и большего количества липазы (фермент поджелудочной железы) для их расщепления. Гидрогенезированные жиры широко используются в хлебобулочном и кондитерском производстве, поскольку они дешевле и помогают увеличить сроки хранения продуктов.
- Следует избегать употребления жирной, жареной, копчёной пищи;
- Исключить употребление маринадов и грибов;
- При явлениях секреторной недостаточности поджелудочной железы врач может рекомендовать использование ферментных препаратов и ингибиторов протонной помпы (лекарств, которые подавляют продукцию соляной кислоты слизистой оболочкой желудка).
Не пропусти. Первые симптомы
Как правило, первые симптомы панкреатита появляются в течение первых 2 суток после употребления алкоголя и обильного застолья. Иногда приступ начинается практически мгновенно. Безотлагательно надо вызывать скорую медицинскую помощь, если:
- началась интенсивная боль в верхнем отделе живота. Она может отдавать в спину или опоясывать, как будто сжимать обручем;
- боль может сопровождаться сильной тошнотой и рвотой.
Вячеслав Козлов:
-До приезда бригады скорой медицинской помощи можно выпить лекарственное средство из ряда спазмолитиков (но-шпа, дротаверин, папаверин). Но не более того! Прикладывать горячую грелку к животу ни в коем случае нельзя!
Рекомендации экспертов
Для того, чтобы новогоднее, да и любое другое, застолье не закончилось на больничной койке, специалисты рекомендуют быть умеренными и ответственно относиться к своему здоровью:
Вячеслав Козлов:
Материалы на сайте 24health.by носят информационный характер и предназначены для образовательных целей. Информация не должна использоваться в качестве медицинских рекомендаций. Ставит диагноз и назначает лечение только ваш лечащий врач. Редакция сайта не несет ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте 24health.by.
Наши партнеры





Нашы партнёры
Наши сертификаты и награды

Регистрационное свидетельство

Свидетельство о госрегистрации СМИ

Диплом интернет-премии Tibo

Лауреат "Золотая Литера"

Регистрационное свидетельство

Свидетельство о госрегистрации СМИ

Диплом интернет-премии Tibo

Лауреат "Золотая Литера"
Республиканское унитарное предприятие
"Редакция газеты "Медицинский вестник",
УНП 100058405
Учредитель: Министерство здравоохранения Республики Беларусь
Адрес: 220017, г. Минск, ул. Матусевича, 77-4
Телефон: +375 17 378 42 72
E-mail: info@24health.by


Запоры при панкреатите
Запор при панкреатите - что делать? Фитомуцил Норм
Как избавиться от запора при панкреатите? Что делать при запоре после хронического и острого панкреатита, каковы лечение и профилактика - разбираемся в статье. Фитомуцил Норм.
Фитомуцил Норм
Хронический панкреатит — воспалительное заболевание поджелудочной железы, которое заключается в нарушении ее работы. Железа перестает справляться с пищеварительной и регулирующей функцией. Болезнь сопровождается периодическими болями в животе и расстройствами стула.
Запор при панкреатите обычно несвойственен для острой стадии. Чаще возникает диарея, однако некоторые больные отмечают и констипационный синдром — задержку стула на трое суток и более. Это способствует значительному ухудшению самочувствия в связи с интоксикацией.
Запор в остром периоде обычно связан с дискинезией желчевыводящих путей. Поэтому задержка опорожнения кишечника может быть тревожным симптомом, который говорит о развитии сопутствующих осложнений. Важно рассказать о своем состоянии врачу и вовремя принять меры — избавиться от запора, сбалансировав питание и принимая слабительные препараты.
Виды панкреатита — острый и хронический
Острый панкреатит может сопровождаться симптомами, напоминающими отравление: сильной болью, повышением температуры тела, бледностью кожи, рвотой, тошнотой. Это опасное заболевание, требующее неотложной помощи.

При хроническом панкреатите наблюдается вялотекущее воспаление. О таком диагнозе речь идет в случаях, когда воспалительный процесс продолжается более полугода. Воспаление постепенно охватывает все больше участков поджелудочной железы. Хронический панкреатит развивается на фоне острого или является последствием воспаления желчного пузыря и протоков.
По мере развития болезни структура тканей железы меняется, уменьшается количество вырабатываемых ферментов, может развиться секреторная недостаточность. Выделяют несколько видов заболевания: диспепсическому несвойственны запоры, напротив, возникают хронические диареи, снижение веса. Псевдоопухолевый вид может напоминать по своим симптомам онкологическое заболевание. Для болевого панкреатита характерен выраженный болевой синдром, дискомфорт может наблюдаться в том числе в периоды между приемами пищи.
Причины запоров при панкреатите
Более половины больных панкреатитом, обратившихся за лечением в стационар, имеют нарушения так называемого нутритивного статуса — соотношения мышечной и жировой массы тела. Это само по себе является фактором риска нарушений дефекации.
Запор после панкреатита может возникать на фоне лекарственной терапии, изменения режима питания. Одна из рекомендаций при обострении болезни — полное голодание в течение суток, чтобы дать больному органу полноценный отдых.
В результате вернуть нормальный ритм дефекации становится трудно. К тому же введение питания со второго дня начинается осторожно и с определенных блюд. Пищеварительной системе бывает сложно перестроиться.
При хронической форме заболевания нарушается одна из главных функций пищеварения — усвоение витаминов и минералов. Нехватка микронутриентов может приводить к нарушению моторной функции кишечника и другим последствиям, обуславливающим запор.
Курс лечения панкреатита включает в себя симптоматическую терапию, в том числе прием анальгетиков и спазмолитиков. Иногда эти лекарства могут приводить к нарушениям моторной функции кишечника и задержке опорожнения.
Возможные осложнения
Запор при обострении панкреатита может существенно усугубить ситуацию. Застой каловых масс в кишечнике становится причиной интоксикации, в результате могут наблюдаться следующие симптомы:
- повышение температуры тела;
- потливость;
- слабость;
- головокружение;
- жажда;
- тошнота и пр.
Из-за этого острый период болезни затягивается. Постоянные запоры, сопровождающие хронический панкреатит, повышают вероятность развития тяжелых осложнений — от дисбактериоза до колоректального рака. Отсутствие регулярного опорожнения кишечника приводит к нарушению баланса микрофлоры. Отсюда нехватка витаминов, обострение аллергических и иных заболеваний, а в сочетании с нарушениями процессов переваривания пищи — серьезный дефицит питательных веществ.
К панкреатиту могут присоединиться холецистит, гнойные осложнения — абсцессы, флегмоны. В некоторых случаях развивается внутреннее кровотечение. К другим тяжелым осложнениям относят панкреонекроз, а также полное разрушение железы и развитие перитонита.
Хронический панкреатит иногда приводит к развитию сахарного диабета.

Избавьтесь от проблем с кишечником
Натуральный британский препарат не вызывает привыкания и действует сразу
Диета при запорах на фоне панкреатита
Запоры при хроническом панкреатите подлежат коррекции с помощью диеты. Она направлена прежде всего на восстановление нормальной функции поджелудочной железы и профилактику обострений. Допускается употреблять блюда, не нагружающие поджелудочную железу:
- овощные супы;
- запеченные яблоки и тыква;
- кисломолочные продукты;
- компоты, морсы из сухофруктов, свежих ягод;
- тушеные или отварные овощи.

В качестве источника белка необходимо включить в рацион нежирные сорта мяса и птицы, предварительно освободив продукт от сухожилий и кожицы. Рекомендованы белковые омлеты, не более 2 яиц всмятку в день. Источником углеводов служат крупы: можно варить каши на воде или в пропорции 1:1 с молоком. В период ремиссии разрешено употреблять ржаной хлеб, мармелад, небольшое количество варенья.
Важно исключить из рациона алкоголь, продукты, богатые холестерином, тугоплавкими жирами; жирные бульоны, специи, маринады, кондитерские изделия. Также лучше не употреблять овощи и зелень, богатые кислотами и эфирными маслами, такие как редис, щавель, чеснок, укроп и др.
Особенности лечения
В некоторых случаях запоры связаны не с самим панкреатитом, а с развитием сахарного диабета на фоне основного заболевания. Поэтому требуются комплексные диагностика и лечение, включающие посещение гастроэнтеролога и эндокринолога. Терапия, направленная на основные заболевания, должна помочь нормализовать функции кишечника. Однако важно как можно быстрее помочь себе при запоре, особенно если речь идет о задержке опорожнения в течение 2–3 дней.
Лечение запора при панкреатите важно подбирать с учетом особенностей здоровья и состояния пациента. Если нарушения дефекации наблюдаются регулярно, лучше отдать предпочтение средствам, которые способны восстановить нормальный стул. Препараты с сенной вызывают привыкание, поэтому их нежелательно принимать.
Методы профилактики
Предупредить запор при панкреатите можно, соблюдая некоторые рекомендации. В первую очередь необходимо строгое соблюдение предписанной врачом диеты. Важно регулярно наблюдаться у специалиста, принимать препараты — как правило, врач назначает средства на основе пищеварительных ферментов, противовоспалительные средства. Старайтесь соблюдать оптимальный питьевой режим, согласуйте употребление растительных масел со специалистом.
Статья имеет ознакомительный характер. Авторы не несут ответственности за качество оказания услуг третьими лицами и за возможные осложнения.
- Натальский А. А., Тарасенко С. В., Зайцев О. В., Богомолов А. Ю., Песков О. Д. Кадыкова О. А. Качество жизни у больных с хроническим панкреатитом // Экспериментальная и клиническая гастроэнтерология. — 2018. — 157(9). — С. 115–120.
- Лукашевич А. П., Шулятьева Н. Н. Функциональное состояние тонкой кишки в динамике лечения больных хроническим панкреатитом антисекреторными препаратами // Экспериментальная и клиническая гастроэнтерология. — 2014. — 102(2). — С. 62.
- Новоселя Н. В., Кокуева О. В., Абрамян В. В. Особенности диеты и нутриционной поддержки при хроническом панкреатите // Экспериментальная и клиническая гастроэнтерология. — 2014. — 104(4). — 15−17.
Натальский А. А., Тарасенко С. В., Зайцев О. В., Богомолов А. Ю., Песков О. Д. Кадыкова О. А. Качество жизни у больных с хроническим панкреатитом // Экспериментальная и клиническая гастроэнтерология. — 2018. — 157(9). — С. 115–120.
Лукашевич А. П., Шулятьева Н. Н. Функциональное состояние тонкой кишки в динамике лечения больных хроническим панкреатитом антисекреторными препаратами // Экспериментальная и клиническая гастроэнтерология. — 2014. — 102(2). — С. 62.
Новоселя Н. В., Кокуева О. В., Абрамян В. В. Особенности диеты и нутриционной поддержки при хроническом панкреатите // Экспериментальная и клиническая гастроэнтерология. — 2014. — 104(4). — 15−17.

За последние десятилетия заболеваемость панкреатитом в мире выросла почти в два раза [1]. Болезнь может как напоминать о себе эпизодично, так и приводить к серьезным осложнениями, вплоть до онкологии. Базовым в лечении панкреатита считается питание с ограничениями. Разбираемся с экспертами в особенностях таких диет и почему одни продукты можно есть, а другие нельзя.
Эксперты в этом материале:
- Андрей Фарбер, врач-гастроэнтеролог клиники GMS, кандидат медицинских наук
- Александра Разаренова, врач-диетолог, нутрициолог, терапевт, член Российского союза нутрициологов, диетологов и специалистов пищевой индустрии.
Что такое панкреатит
Панкреатит — это заболевание, которое развивается из-за воспаления поджелудочной железы. По различным причинам пищеварительные ферменты не выбрасываются в двенадцатиперстную кишку и активизируются в железе. В итоге происходит повреждение внутренних тканей органа, или, проще говоря, самопереваривание.
Различают два типа панкреатита — острый и хронический. В первом случае воспаление возникает внезапно или в течение нескольких дней. Для острого панкреатита характерны:
- чувство тошноты или рвота;
- высокая температура (выше 38 градусов);
- сильная боль в животе;
- диарея.
К наиболее частыми причинами острого панкреатита в медицине относят желчнокаменную болезнь и злоупотребление алкоголем [2].
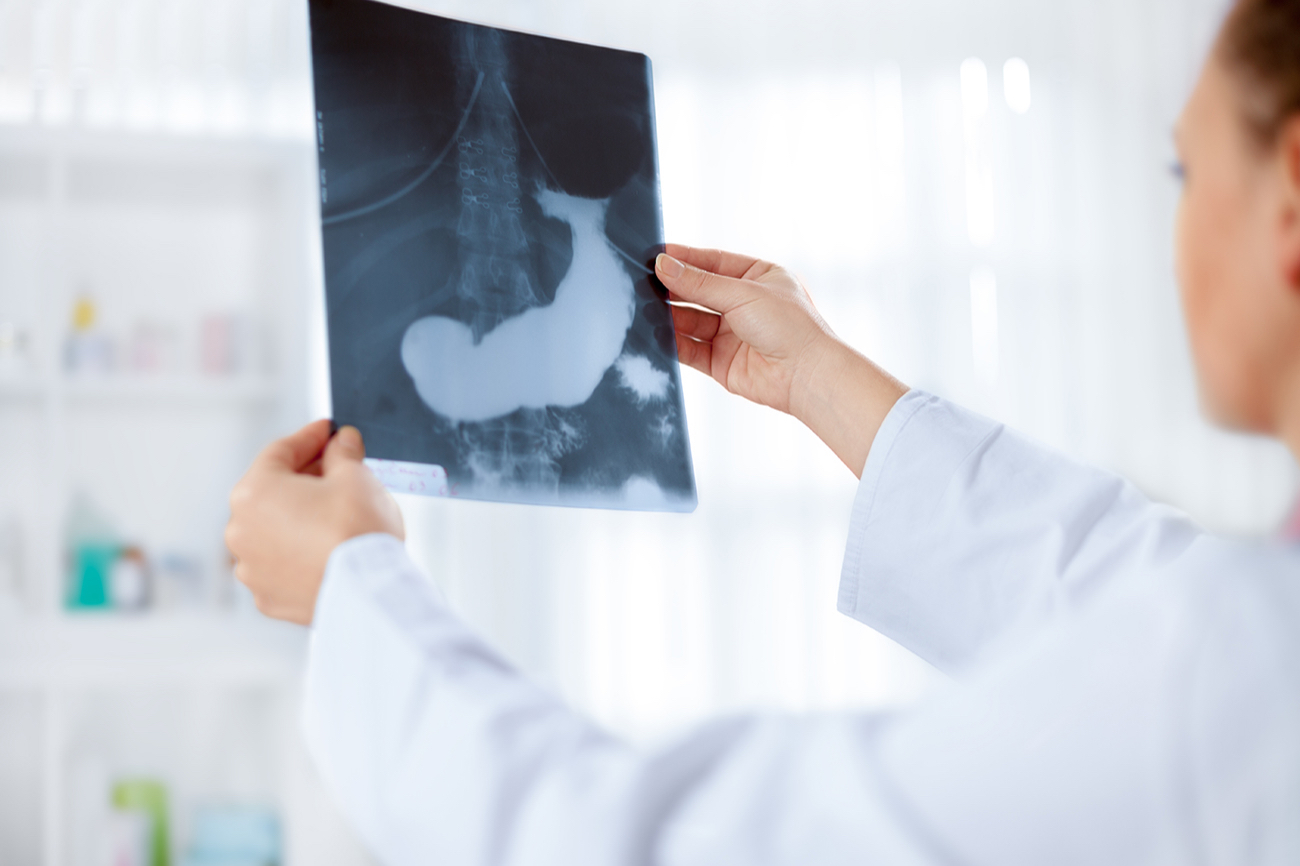
Поджелудочная железа отвечает за производство пищеварительных ферментов и гормонов, в том числе, инсулина
Хронический панкреатит развивается в течение многих лет из-за регулярного воспаления. В этом случае повреждения органа, как правило, уже необратимы. На хроническое воспаление поджелудочной указывают такие симптомы [3]:
- боль в животе (от легкой до сильной);
- снижение веса;
- тошнота и рвота;
- диарея;
- пожелтение кожи и глаз;
- периодические обострения воспаления;
- снижение выработки инсулина и ферментов.
К хроническому панкреатиту чаще всего приводят не только длительное злоупотребление алкоголем или курение, но и аутоиммунные и генетические факторы (например, муковисцидоз).
При легких формах заболевания лечение может ограничиться специальной диетой и ферментной поддержкой. В тяжелых случаях медики прибегают к стероидной терапии или оперативному вмешательству, вплоть до полного удаления поджелудочной [4].
Что нельзя есть при панкреатите: советы врача и диетолога
Пациентам с панкреатитом медики рекомендуют соблюдать диету с высоким содержанием белка и питательных веществ [5]. При этом следует воздерживаться от алкоголя, жирной и жареной пищи.
Оценка необходимого питания производится индивидуально и только лечащим врачом. Но существует ряд общих рекомендаций гастроэнтерологов больным панкреатитом.
Комментирует гастроэнтеролог клиники GMS кандидат медицинских наук Андрей Фарбер
Что можно есть при панкреатите
Комментирует гастроэнтеролог клиники GMS кандидат медицинских наук Андрей Фарбер

Суточный состав и энергетическая ценность: белки — 100 г; жиры — 90 г (⅓ растительные); углеводы — 300–350 г; калорийность — 2600–3000 ккал
Пример меню на день
Завтрак : овсяная каша на воде, творожное суфле, морковный сок.
Предпочтительно готовить вязкие каши на воде, в период стабильного улучшения для варки используют разведенное молоко, поясняет гастроэнтеролог Андрей Фарбер. Вначале их перетирают или подают в виде суфле, в последующем достаточно хорошо разваривают. Завтрак дополняется бутербродом из суточного подсушенного хлеба с небольшим количеством масла (не более 10 г в сутки). Можно съесть кусочек сыра нежирных сортов или нежирной ветчины.
Второй завтрак (перекус): печеное яблоко.
Он, по совету врача, может состоять из творожного или мясного суфле, запеченного яблока с творогом или медом, подслащенного творога, парового или запеченного омлета. Также подается компот или настой шиповника.
Обед: суп-пюре из кабачков и моркови, рулет из говядины с тыквенным пюре, кисель ягодный.
Полдник: несдобное печенье, некрепкий чай.
Выбор блюд примерно такой же, как для первого перекуса. Он может состоять также из киселя и галетного печенья, иногда из банана, поясняет эксперт.
Ужин: котлеты из судака на пару с цветной капустой, компот.
Ужин должен быть легким для переваривания, но с достаточным количеством белка и углеводов. Это могут быть суфле, запеканки, мясо-творожные кнели, мясные рулеты в омлете, отварное мясо/рыба, к ним добавляется гарнир.
На ночь: кефир или другие разрешенные нежирные кисломолочные продукты.
Часто времени на приготовление полноценных завтраков не хватает. Можно ли при такой диете использовать быстрые каши, которые просто заливают кипятком?
Объясняет Александра Разаренова:

В период обострения осуществляют парентеральное питание, которое позволяет увеличить шансы пациента на благоприятный исход
Питание при обострении панкреатита: 5 советов
На пике воспаления врачи рекомендуют обеспечить абсолютный покой воспаленному органу (холод, голод, покой) на 1–3 дня. Далее постепенно расширяют рацион, соблюдая общие рекомендации и несколько универсальных правил для всех пациентов. Гастроэнтеролог Андрей Фарбер приводит пять таких советов:
Частые приемы пищи (до 8 раз); питаться следует маленькими порциями, до 5–6 раз в день. За один прием желательно съедать не более 300 г.
Важно соблюдать механическое щажение желудочно-кишечного тракта. С этой целью всю еду употребляют исключительно в измельченном виде или протирают через терку (пюре, суфле, фрикадельки, муссы, кисели). Используются только здоровые способы тепловой обработки продуктов (пищу рекомендуется варить, запекать или готовить на пару). Из рациона больного полностью убирают все, что может вызвать раздражение органа (приправы, усилители вкуса, перец, лук, чеснок, горчицу, уксус и т. д.).
Необходимо контролировать потребление жиров. Их максимально разрешенное количество — 50 г в день. Данный объем равномерно распределяется на все приемы пищи в течение дня. Различные жиры допустимы только в процессе варки, в чистом виде жирные продукты противопоказаны.
Убрать из рациона пищу, которая провоцирует развитие метеоризма. Следует отказаться от блюд, стимулирующих выработку пищеварительных ферментов (например, мясные бульоны).
Диета предполагает ограничение соли и соленых блюд. В сутки допустимо не более 3 г. Сладости и сахар в чистом виде в день не должны превышать 40 г. Общее количество углеводистой еды в рационе — 350 г. Можно использовать сахарозаменители.
Строгих ограничений в питании после острого или обострения хронического панкреатита врачи рекомендуют придерживаться на протяжении 6–8 месяцев, с постепенным расширением рациона питания и оценкой переносимости продуктов индивидуально.
При беременности и диабете
В течение всего периода беременности и не менее двух месяцев после родов, при отсутствии рецидива хронического панкреатита, врачи рекомендуют ограничение жиров, продуктов, богатых кальцием (сыры, творог), тугоплавких жиров, кислых, острых, жареных и консервированных продуктов, а также газированных напитков.
При наличии сахарного диабета у пациентов с панкреатитом рекомендуется строгое соблюдение диет при этих двух заболеваниях с использованием сложных углеводов и пищевых волокон, с четким контролем уровня гликемии в течение суток.
Читайте также:

