Как дать желудку отдохнуть
Обновлено: 18.09.2024

Каждый из нас уникален. Организм человека имеет индивидуальные особенности, предсказать реакцию на появление новых переменных в этой стабильной системе заранее практически невозможно. Назначение любого препарата может быть сопряжено с риском возникновения побочных эффектов. Оральные контрацептивы (ОК) – это очень большая группа препаратов. Для того, чтобы оценить, насколько эффективным и безопасным будет использование противозачаточных таблеток именно для вас, следует посетить врача, чтобы на приеме вас подробно опросили, рассказали о плюсах и минусах каждого вида препаратов, предупредили о возможных побочных эффектах.
Противозачаточные таблетки бывают двух типов: (КОК) – комбинированные оральные контрацептивы. Они содержат комбинацию из эстрогена (синтетического или натурального эстрадиола) и гестагена (аналог натурального прогестерона) в различных дозировках.
Эти средства бывают трех разных видов – монофазные (каждая таблетка содержит одинаковую дозу обоих гормонов), двухфазные (в упаковке два типа таблеток с одинаковой дозой эстрогена, но доза гестагена в них различается, в таблетках первой фазы цикла его несколько меньше, чем в таблетках для второй фазы менструального цикла) и трехфазные (упаковка содержит три типа таблеток, соотношение и дозы гормонов в них разные). Эти препараты очень просты в применении и при правильном приеме обеспечивают практически 100% защиту от нежелательной беременности. Современные КОК содержат микродозы или низкие дозы гормонов и хорошо переносятся. Согласно данным последних исследований, использование КОК в качестве контрацепции снижает риск рака яичников, эндометрия и рака толстого кишечника. Однако, есть ряд ситуаций, в которых отнестись к приему таких контрацептивов следует с осторожностью.
Согласно стандартам оказания медицинской помощи, для назначения гормональной контрацепции необходимо подробно рассказать свой анамнез, ответив на все вопросы врача, пройти осмотр молочных желез и осмотр на гинекологическом кресле. При хорошем состоянии здоровья и отсутствии рисков, можно назначать противозачаточные. Не будет лишним проведение УЗИ органов малого таза и молочных желез, дуплексное сканирование сосудов нижних конечностей и анализа крови на свертываемость, но обязательным это не является.
2. Нужно ли делать перерыв в приеме противозачаточных таблеток?
Нет, не нужно. Практически все современные гормональные контрацептивы содержат очень низкие дозы гормонов, поэтому их можно принимать годами. Кроме того, при использовании КОК (таблеток, содержащих эстрогенный компонент), риск тромбообразования значительно повышается в первые месяцы приема, так что когда вы делаете паузу в приеме таблеток, а потом снова начинаете их пить, ваш период повышенного риска тромбоза увеличивается на несколько месяцев в году.
3. Как противозачаточные таблетки взаимодействуют с другими лекарствами?
Правда, что из-за антибиотиков их действие становится слабее?
Гормональные контрацептивы, особенно комбинированные, могут усиливать побочное действие и токсичность некоторых препаратов (например, анальгина, некоторых антидепрессантов и транквилизаторов, препаратов для лечения бронхиальной астмы), могут ослаблять действие препаратов для лечения гипертонии и некоторых других групп лекарств. Также на действие самих оральных контрацептивов может отрицательно влиять прием лекарств, воздействующих на центральную нервную систему за счет изменения гормонального фона.
Единственным антибиотиком, который значимо уменьшает эффективность действия и эстрогенов, и гестагенов, является рифампицин. Когда вы принимаете этот препарат совместно с любым ОК, необходимо дополнительно предохраняться барьерным методом (презерватив) на протяжении всего времени лечения. Большинство известных антибиотиков можно совмещать с оральными контрацептивами при условии соблюдения правил приема и доз препаратов.
4. Могут ли гормональные таблетки повлиять на снижение/увеличение веса?
Многие женщины говорят, что они провоцируют чувство голода - это так?
Чаще всего женщины замечают прибавку в весе в 1-3 кг в первые месяцы приема ОК. В этот период организм адаптируется к новым условиям в организме, на фоне этого может наблюдаться незначительная задержка жидкости в тканях. Это абсолютно нормальный процесс, если у вас не появляются плотные, напряженные отеки. К тому же, гестагены – обязательный компонент любых противозачаточных таблеток, оказывают некоторое влияние на метаболизм инсулина, и, за счет изменения уровня сахара в крови, могут вызывать усиление чувства голода. Ни один современный гормональный контрацептив не может вызвать увеличение веса, если вы соблюдаете режим питания. Для того, чтобы в период адаптации к ОК было проще контролировать аппетит, гинекологи советуют вести дневник питания, чтобы вы самостоятельно могли оценить, что и когда вы едите.
5. Действительно ли противозачаточные таблетки усиливают выработку меланина?
И провоцируют появление пигментных пятен?
Контрацептивы содержат аналоги натуральных половых гормонов, эстрогена и прогестерона, которые через специфические рецепторы влияют на меланоциты, увеличивая выработку меланина. Однако, индивидуальная чувствительность (количество рецепторов к определенным гормонам на поверхности клеток, чем их больше – тем более выраженный эффект эти вещества оказывают на конкретного человека) у всех разная, а дозы гормонов в наиболее распространенных ОК очень низкие. При соблюдении мер предосторожности в периоды высокой солнечной активности, использовании солнцезащитных кремов, вы вряд ли столкнетесь с гиперпигментацией.
6. Как таблетки влияют на репродуктивную систему?
Существует ли риск бесплодия (или определенных осложнений) от их приема?
Гормональные контрацептивы оказывают комплексное действие на женский организм:
- блокируют выработку действующих на яичники гормонов в гипофизе, подавляя овуляцию;
- увеличивают вязкость слизи в канале шейки матки, что затрудняет продвижение сперматозоидов;
- уменьшают толщину эндометрия и меняют его структуру;
- оказывают действие на перистальтику маточных труб.
Эти механизмы обеспечивают надежную защиту от нежелательной беременности. Современные противозачаточные таблетки – это абсолютно обратимый метод контрацепции.
Большинство женщин, переставших принимать ОК, может забеременеть уже в первый месяц после отмены. В других случаях, стабилизация менструального цикла происходит в период до 3 месяцев. Если после отмены ОК ваш цикл не вернулся в привычное состояние как до начала приема таблеток за 3 месяца, необходимо обратиться к врачу для того, чтобы исключить беременность или заболевания.
7. Помогают ли противозачаточные таблетки при лечении гормонального акне?
Каким образом? Что должно входить в их формулу? Есть ли риск побочных действий - возможно, что от приема противозачаточных таблеток ситуация с высыпаниями только ухудшится? Если перестать пить таблетки может ли акне появится снова?
Одним из факторов развития акне является гиперсекреция сальных желез, возникающая как при повышенном уровне андрогенов (мужских половых гормонов), так и при высокой чувствительности к ним.
Существуют КОК, которые содержат гестагены, уменьшающие выработку мужских половых гормонов в организме и влияющих на рецепторы к ним. В составе КОК с антиандрогенным эффектом может входить один из этих гормонов:
- дроспиренон
- диеногест
- хлормадинон
- ципротерон
Чаще всего в составе микродозированных и низкодозных таблеток встречаются дроспиренон и диеногест. ОК с ципротероном рекомендован для применения в позднем репродуктивном периоде, в юном возрасте лучше выбрать препарат с другим составом.
Побочные эффекты в виде усиления высыпаний при применении антиандрогенных КОК встречаются очень редко. Однако, необходимо четко представлять себе, каким образом таблетки влияют на гормональный фон: пока вы принимаете КОК, гормоны действуют на организм, в том числе уменьшают количество высыпаний за счет подавления эффектов андрогенов. Когда вы заканчиваете прием КОК, гормональный фон возвращается на тот уровень, который был до приема таблеток. Часто девушкам кажется, что после отмены контрацептивов ситуация с акне стала хуже, чем была до, но не стоит забывать, что лечение акне – это длительный процесс, и основную роль в нем играют комплексный подход и добросовестное выполнение всех врачебных рекомендаций. КОК не лечат акне сами по себе, их назначают в составе терапии, которую необходимо подбирать на приеме у дерматовенеролога.
8. Как влияет курение на эффективность ОК?
Какие могут быть побочные эффекты?
Курение никак не влияет на эффективность противозачаточных средств, контрацептивный эффект не снижается. Курение увеличивает свертываемость крови, эстроген в составе КОК обладает аналогичным действием, что в совокупности может приводить к тромбозам. С осторожностью следует относиться к подбору ОК, если вы выкуриваете больше 15 сигарет в день. В такой ситуации лучше воздержаться от эстрогенсодержащих таблеток и остановить свой выбор на препаратах, содержащих только гестагены.
9. Противозачаточные таблетки могут влиять на ментальное здоровье?
Некоторые из-за приема контрацептивов жалуются на депрессию, перепады настроения и раздражительность.
Противозачаточные таблетки могут влиять на настроение и общий эмоциональный фон. Эстрогены стимулируют ЦНС, гестагены подавляют.
Есть наблюдения, показывающие связь между приемом ОК, содержащим только гестагены, и увеличением количества депрессивных эпизодов у женщин, но этот вопрос еще не исследован подробно. Многие женщины, наоборот, отмечают уменьшение симптомов ПМС при приеме гормональной контрацепции. Это происходит за счет выравнивания гормонального фона и отсутствия циклических изменений.
Запись на прием к врачу-гинекологу
Единый контактный центр
Чтобы уточнить цены на прием врача-гинеколога или другие вопросы пройдите по ссылке ниже:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Нарушение водного обмена: причины, заболевания, при которых развивается, методы диагностики и лечения.
Определение
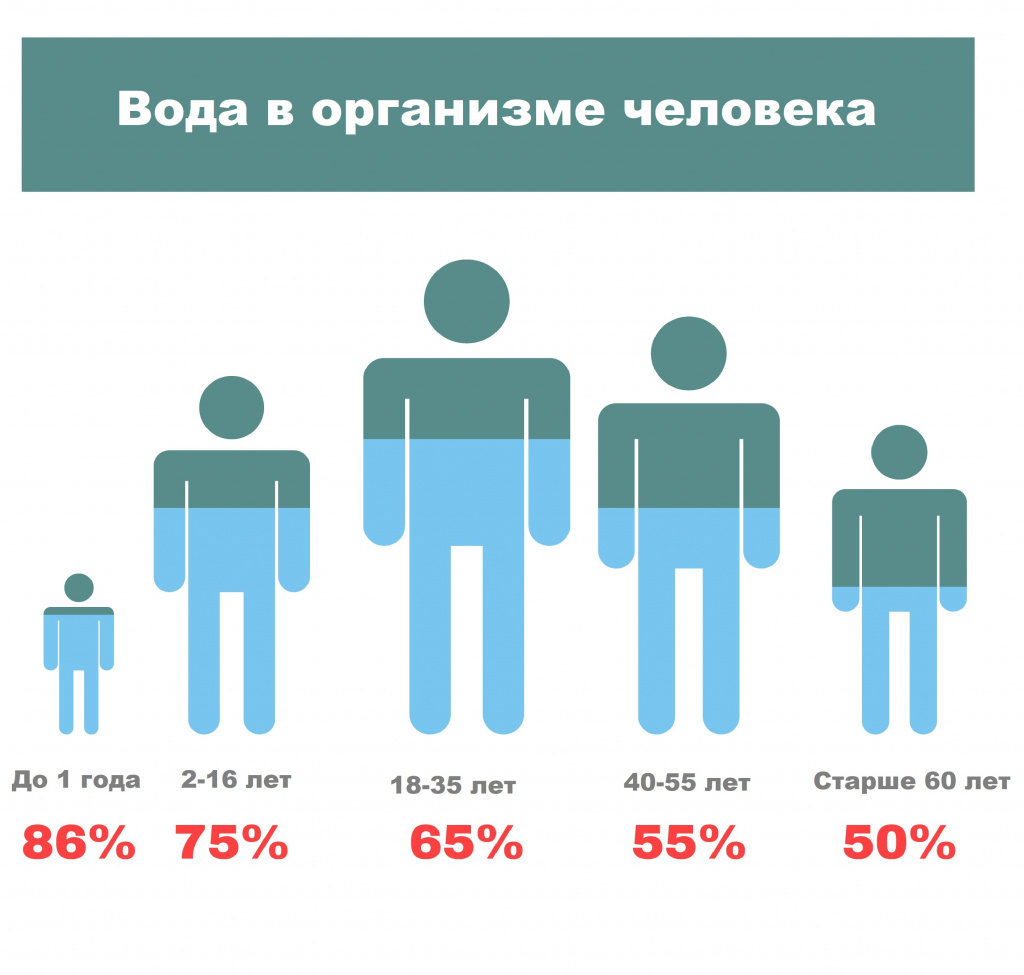
Больше всего воды содержится в организме младенцев – до 86%. Затем ее уровень постепенно начинает снижаться, достигая минимума у людей пожилого возраста.
Вода работает как растворитель, составляет основу биологических сред, является участником различных биохимических реакций, терморегуляции и выполняет множество других функций.
Каждую секунду наш организм теряет определенное количество воды с дыханием в виде паров. Другими путями элиминации жидкости из организма являются потоотделение, выработка ферментов в желудочно-кишечном тракте.
В процессе прохождения крови через почки в мочу поступает вода, минеральные и органические вещества, которые не требуются организму по причине своей вредности или избыточности.
Для компенсации потерь жидкости организму требуется ее поступление извне. Естественное восполнение воды происходит за счет питья и еды. Внутривенное введение используют при тяжелом обезвоживании для быстрого восполнения потерь жидкости или невозможности употребления воды и пищи через рот.
Жидкость в нашем организме условно подразделяется на внутриклеточную и внеклеточную. Внутриклеточная жидкость, как следует из названия, присутствует внутри клетки и отграничена полупроницаемой мембраной от окружающего клетку пространства. Вне клетки жидкость находится в межклеточном пространстве и внутри кровеносных и лимфатических сосудов.
Под водным балансом в организме следует понимать не просто общее количество воды, но и ее распределение между перечисленными структурами, что напрямую влияет на жизнедеятельность органов и тканей человека.
Разновидности нарушения водного обмена
В зависимости от общего содержания воды в организме человека нарушения водного обмена можно разделить на дегидратацию (уменьшение общего количества воды) и гипергидратацию (избыток воды).
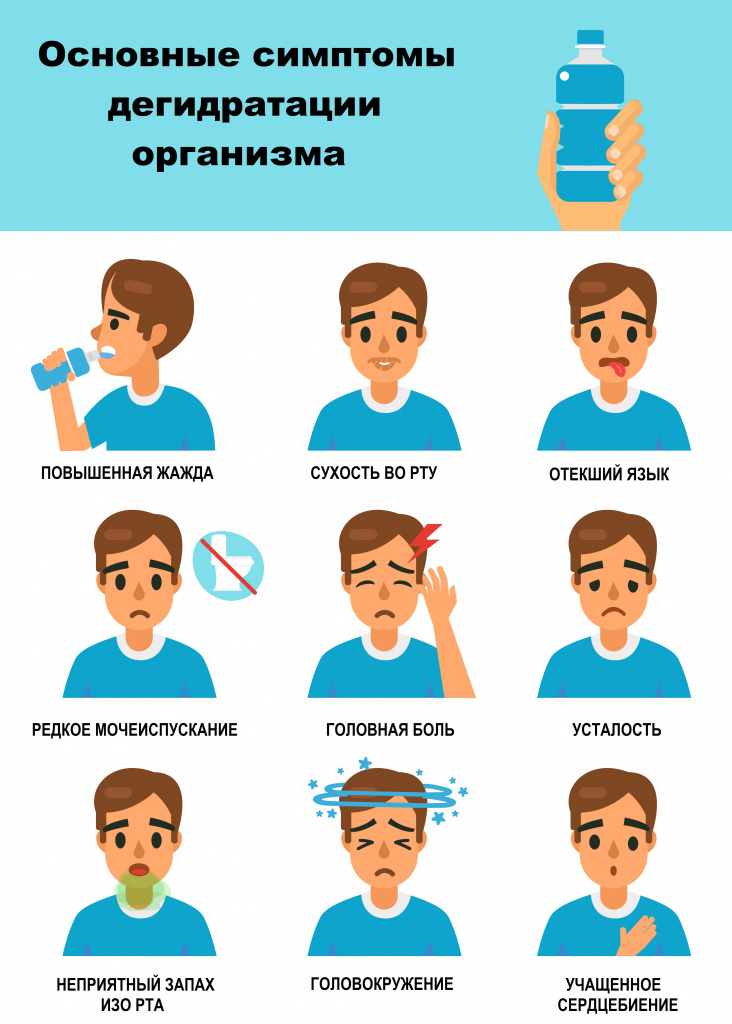
Дегидратация проявляется уменьшением количества отделяемой мочи, сухостью слизистых оболочек, часто сопровождается выраженным чувством жажды, снижением эластичности кожи, в более тяжелых случаях развивается клиническая картина поражения тех или иных органов, в первую очередь – нервной системы в виде общей слабости, сонливости, нарушения или потери сознания.
Избыток воды в организме, напротив, проявляется образованием периферических отеков, в первую очередь – отека подкожно-жировой клетчатки, а также накоплением жидкости в клетках, межклеточном пространстве и различных полостях организма: в плевральной полости, брюшной и т.д.
Отдельно выделяют изменение количества воды в сосудистом русле: состояния гиповолемии (недостаточного объема крови) и гиперволемии (избыточного объема крови).
Возможные причины нарушения водного обмена
Выше были рассмотрены основные пути поступления и выведения жидкости из организма. Исходя из этого, становится понятно, что заболевания почек, сопровождающиеся повышенным мочеотделением, приводят к дегидратации, а поражения почек с невозможностью выполнения ими функции фильтрации – к гипергидратации.
Поражения желудочно-кишечного тракта, которые протекают с выраженной многократной рвотой и диареей, могут стать причиной нарушения водного баланса из-за избыточной потери жидкости.
В регуляции водного обмена важную роль играет эндокринная система. Так, повышение концентрации антидиуретического гормона приводит к задержке жидкости в организме, а увеличение выработки предсердного натрийуретического гормона – к ее усиленному выведению. Помимо этого, опосредованно через изменение концентрации солей в организме на водный баланс влияют и другие гормоны, например альдостерон.
Важно помнить, что глюкоза является осмотически активным веществом, способным притягивать воду. В случае избыточного количества глюкозы в крови, например при сахарном диабете, она начинает выделяться с мочой и увлекает за собой воду, что также приводит к развитию выраженного обезвоживания.
При каких заболеваниях развиваются нарушения водного обмена
Нарушения водного обмена могут возникать при различных заболеваниях почек и, как правило, являются признаками почечной недостаточности. При остро развившемся нарушении функции почек, например, при шоке, отравлении химическими веществами, некоторых воспалительных заболеваниях происходит, как правило, задержка воды в организме (гипергидратация). В то время как хронически развивающиеся болезни почек могут сопровождаться как гипергидратацией, так и гипогидратацией (в зависимости от стадии процесса).
Одной из частых причин хронической болезни почек является артериальная гипертензия и сахарный диабет.
К другим эндокринным заболеваниям, приводящим к выраженной дегидратации, относится несахарный диабет – группа заболеваний, в основе которых лежит нарушение работы в системе антидиуретического гормона. Врожденная дисфункция коры надпочечников, или адреногенитальный синдром может сопровождаться выраженными нарушениями баланса солей в организме и нарушением обмена жидкостей.
Острые кишечные инфекции, хронические расстройства питания, сопровождающиеся диареей и рвотой, некоторые врожденные заболевания желудочно-кишечного тракта у детей, такие как пилоростеноз, часто приводят к обезвоживанию и нарушению водно-солевого баланса организма.
К каким врачам обращаться при появлении симптомов нарушения водного обмена
Среди заболеваний, приводящих к нарушению жидкостного обмена, присутствуют расстройства самых различных органов и систем, требующие конкретных видов обследования и лечения. Поэтому в случае появления симптомов нарушения водного обмена следует вначале обратиться к специалисту широкого профиля, такому как терапевт или педиатр. По мере проведения клинического и лабораторно-инструментального обследования определяется система органов, причастная к развитию водных нарушений, поэтому может потребоваться консультация эндокринолога, нефролога, гастроэнтеролога, инфекциониста и т.д.
Диагностика и обследования при нарушениях водного обмена
В основе первичной диагностики заболеваний, вызывающих нарушения водного обмена, лежит тщательно собранная история развития патологического состояния. Врач проводит опрос пациента, в ходе которого уточняет возможные причины, сроки, течение заболевания, проводившееся лечение и т.д.
После клинического обследования различных органов и систем, как правило, требуется лабораторно-инструментальное подтверждение диагноза. Пациенту назначают исследование концентрации глюкозы в крови с целью исключения сахарного диабета.
Глюкоза – основной источник энергии для метаболических процессов в организме человека, является обязательным компонентом большинства внутриклеточных структур, участвует в синтезе нуклеиновых кислот (рибоза, дезоксирибоза), образует соединения с белками (гликопротеиды, протеогликаны) и липидами (гликолипиды).

2. Мартинчин, А. Н. Питание человека (основы нутриециологии) / А. Н. Мартинчин, И. В. Маев, А. Б. Петухов. - М.: ГОУ ВУНМЦ МЗ РФ, 2002. - 501 с.
3. Шендоров, Б. А. Функциональное питание / Б. А. Шендоров, А. Ф. Доронин. - М.: Грантъ, 2002. - 254 с.
4. Нечаев,А. П. Пищевая химия /Траубенберг С.Е., Кочеткова А.А. и др. Под ред. А.П. Нечаева. Издание 2-е,перераб. И испр.-СПб.:ГИоРД, 2003. -632 с.
6. Беюл Е.А., Горунова Н. Н. Значение пищевых волокон в питании // Клиническая медицина. 1987. - 140 с.
Что такое кетогенная диета?
Кетогенная (КЕТО) диета- это низкоуглеводная диета. Особенностью этой диеты является использование организмом в качестве энергии кетонов. Кетон же вырабатывается в печени. Параллельно с этим наблюдается выработка инсулина и глюкозы в теле [1].
Глюкоза является основным источником энергии в организме человека. А инсулин является своеобразным регулятором сахара в крови. И именно из-за важной роли глюкозы в качестве энергии происходит запасание жира. Иначе говоря, при употреблении углеводов организм будет использовать глюкозу в качестве главного источника энергии. А при их нехватке организм переходит в состояние так называемого кетоза.
Кетоз —процесс, который заключается в выживании организма при недостаточном потреблении пищи. При этом из свободных жирных кислот, поступающих из жировых запасов, в печени будут вырабатываться кетоны.
Кетоны- это альтернативный и универсальный источник больного количества энергии, поэтому основной целью кетогенной диеты заключается во вхождении тела человека в метаболическое состояние. Это как раз достигается при сниженном употреблении углеводов.
Организм начинает использовать кетоны, когда увеличиться потребление жирных продуктов и уменьшится поступление углеводных. Определенное количество кетонов благотворно влияет на состояние организма человека [2].
Естественно, это говорит о том, что у этой диеты существуют определенные преимущества:
-потеря веса, которая связана с использованием в качестве энергии жиров;
-снижение уровня сахара в крови (эффективно при лечении сахарного диабета);
-повышение работоспособности, так как кетоны- отличный источник энергии для мозга;
-контроль чувства голода, потому что жирная пища является более калорийной;
-контроль артериального давления;
-резистентность к инсулину;
-улучшение состояния кожи (возможно уменьшение количества угревой сыпи и прыщей);
-заметное улучшение настроения, возникновение чувства легкости.
Какие продукты следует употреблять.
Необходимо тщательно составлять список продуктов, которые нужно употреблять при кетогенной диете. Необходимо учитывать тот факт, что при большем ограничении углеводов организм быстрее перейдет в состояние кетоза [3].
Следует продолжать ограничивать углеводы, употребляя больше продуктов с высоким содержанием жиров и белков, например, овощи, орехи, молочные продукты, рыбу. Необходимо граничить потребление таких углеводов, как пшеница (хлеб, батон, макароны, крупы), крахмал (картофель, фасоль, бобовые). С осторожностью следует употреблять авокадо и ягоды [4].
При кетогенной диете также не нужно употреблять:
-зерновые — пшеница, кукуруза, рис, овсяная, перловая, манная и другие крупы;
-сахар — мёд, кленовый сироп, агава и т.д.;
-фрукты — яблоки, бананы, груши, мандарин, виноград, апельсин, инжир, хурма и т.д.;
Рекомендуется при кетогенной диете:
-различные виды мяса — рыба, говядина, свинина, баранина, птица;
-зелень — шпинат, капуста, укроп, петрушка, руккола, ромен, салат;
-молочные продукты с высоким содержанием жира— твердые сыры, сливки, сливочное масло, сметана, творог, кефир;
-растительные жиры —масло кокосовое, оливковое, льняное, конопляное, подсолнечное, кукурузное и т.д.
Необходимо помнить, что кетогенная диета— это диета с высоким содержанием жира, умеренным количеством белка и очень низким содержанием углеводов. Относительное соотношение белков, жиров и углеводо при такой диете должно составлять: 25%, 70% и 5% соответственно.
Белок нужно потреблять в необходимом количестве, дополняя тем самым калорийность, полученную из жиров в течение дня.
Как начинать кетогенную диету?
Для начала следует подготовить организм. Примерно за месяц до начала диеты рекомендуется снижать потребление углеводов в пищу. Следует ограничить потребление сладких и мучных изделий. Потом советуется провести разгрузочный день, чтобы избавиться от вредных веществ (различных шлаков и токсинов, продуктов метаболизма) в организме. Для этого нужно пить много воды и снизить калорийность пищи, при этом повышая кратность ее приема [5].
Как войти в Кетоз? Существует несколько основных рекомендаций, помогающих войти в состояние кетоза:
1.Прежде всего- это ограничить потребление углеводов.
2.Во-вторых, ограничить потребление белков, так как его избыток может привести к снижению кетоза.
3.Пить больше воды. Вода помогает активировать метаболические процессы в организме и запускает выведение токсинов.
4.Отказ от перекусов. Это ограничить колебания количества инсулина в течение дня и ускорит процесс потери веса.
5.Спорт. Активная физическая нагрузка вместе с диетой поможет гораздо быстрее достичь желаемого результата [6].
Как понять, в кетозе организм или нет? Существует несколько признаков, совокупность которых говорит о начале состояния кетоза:
-частое мочеиспускание. Ацетоацетат, кетоновое тело, также выводится из организма с мочой, что приведет к учащению походов в туалет у начинающих;
-сухость во рту. Частое мочеиспускание ведет к сухости во рту и усилению жажды;
-запах изо рта. Ацетон — кетоновое тело, которое частично выводится через дыхание. Он может резко пахнуть, как перезрелый фрукт или жидкость для снятия лака;
-снижение чувства голода и увеличение энергии.
Результаты некоторых исследований. Было проведено исследование, в котором добровольно приняло участие 10 человек, среди которых 5- девушки. Основной целью женского пола было избавление от лишнего веса, мужского- улучшение общего состояния здоровья и повышение работоспособности. Исследование длилось 14 дней. По завершении исследования были получены такие результаты:
Снижение уровня сахара в крови
Из результатов видно, что за 2 недели в организме у испытуемых произошли существенные изменения. 8 из 10 человек заметили снижение веса, причем среди них были все 5 девушек. 7 человек отметили улучшение работоспособности, в том числе и повышение концентрации внимания. И самым значительным изменением оказалось снижение уровня сахара в крови. У 3 лиц, у которых до начала исследования наблюдалась гипергликемия, уровень сахара пришло в норму.
Номер, возраст участниц
Вес после завершения диеты, кг
Физическая работоспособность
Следует отметить, что в краткосрочной перспективе может наблюдаться небольшое падение производительности, но оно проходит сразу, как только организм начинает адаптироваться к потреблению жира и достаточного количества жидкости.
Проведено множество исследований по упражнениям. Исследование, проведенное на спортсменах, которые были на кетогенной (кето) диете в течение четырех недель показало, что их аэробная выносливость не пострадала и мышечная масса осталась без изменений.
Их тела адаптировались к кетозу, уменьшив запасы и глюкозы и гликогена, и использовали жиры в качестве основного источника энергии.
Вред и опасность Кетогенной (Кето) Диеты, ее минусы
При слишком долгом сидении на кетодиете может случиться так, что организм начнет производить слишком много кетонов, то есть в организме возникнет кетоацидоз. К счастью, такое состояние возникает очень редко.
Важно то, что главным исключением для кетоацидоза является диабет I типа. Кетоацидоз может возникнуть при пониженном уровне инсулина, что очень редко встречается у людей с нормально функционирующей поджелудочной железой.
При употреблении пищи с высоким содержанием жира и углеводов организм производит глюкозу. Поскольку организм преобразовывает углеводы в энергию, он использует их в первую очередь. В конечном итоге жиры будут откладываться про запас. Это ведет к ожирению и появлению проблем со здоровьем, связанных с питанием с высоким содержанием углеводов и жиров (НЕ Кетогенная диета).
Изменения в организме.
Для превращения углеводов в энергию организм использует энзимы [7]. Часть из них направлена на работу с жирами, а именно на их запасание. При кетогенной диете изменяется рацион питания, поэтому организм будет требовать строительства новых источников энзимов. При адаптации организма к состоянию кетоза тело начнет использовать остатки глюкозы. Это в свою очередь может привести к истощению запасов гликогена в мышцах, ощущениям слабости и вялости.
Появление головокружения, головных болей и раздражительности связано с вымыванием из организма электролитов, поэтому необходимо соблюдать питьевой режим. Кроме того, рекомендуется употреблять пищу с добавлением соли. Это поможет удержать воду в организме, тем самым пополнить запасы электоролитов.
Возможные побочные эффекты.
Судороги. Возникает из-за недостатка минералов, особенно магния.
Запор. Причина- дегидратация организма. Решение- 1)регулярное питье (примерно 2,5 л воды в день); 2)употребление продуктов, богатых клетчаткой.
Тахикардия. Причина такая же, что и при запоре- вымывание электролитов. Решить проблему можно с помощью добавления калия.
Снижение Физической производительности. В первую неделю человек может чувствовать усталость и снижение физической выносливости. Это связано с адаптацией тела к изменению режима питания и использованию жира в качестве основного источника энергии. Обычно со временем это проходит.
Выпадение волос. Этот побочный эффект возникает редко. Выпадение волос связывают с недостаточностью микроэлементов, поэтому при такой диете рекомендуется употреблять витамины.
Повышение уровня холестерина. Известно, что уровень холестерина повышается за счет липопротеидов высокой плотности. Это уменьшает риск развития сердечно-сосудистых заболеваний. Кроме того, при кетогенной диете может наблюдаться повышение уровня триглицеридов, что говорит о снижении веса. Их уровень нормализуется, когда вес придет в норму.
Сыпь. На данный момент времени нет точных научных объяснений появления сыпи. Предполагается, что сыпь появляется в результате реакции кожи на ацетон, который выходит с потом (по той же причине может появиться неприятный запах изо рта).
В заключении можно сказать, что кетогенная диета благотворно влияет на здоровье, способствуя похудению, снижению уровня холестерина и сахара в крови. Однако не следует забывать о некоторых правилах, помогающих добиться наилучшего результата. Не рекомендуется резкий переход на кетогенную диету, необходимо постепенно ограничивать количество потребляемых углеводов. Следует пить большое количество воды, минимум 2,5 л в день. Не нужно забывать о включении в рацион витаминов. Кроме того, нельзя долго сидеть на кетодиете беспрерывно, максимум- 2 недели, потом следует сделать перерыв, ибо углеводы тоже необходимы организму для нормального его функционирования.

Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
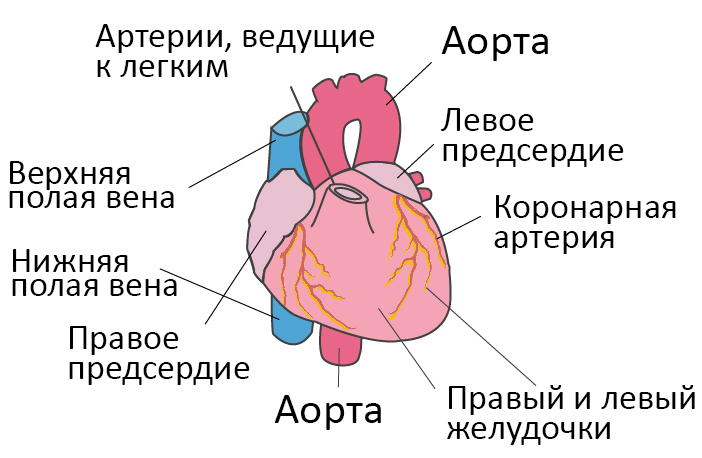
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
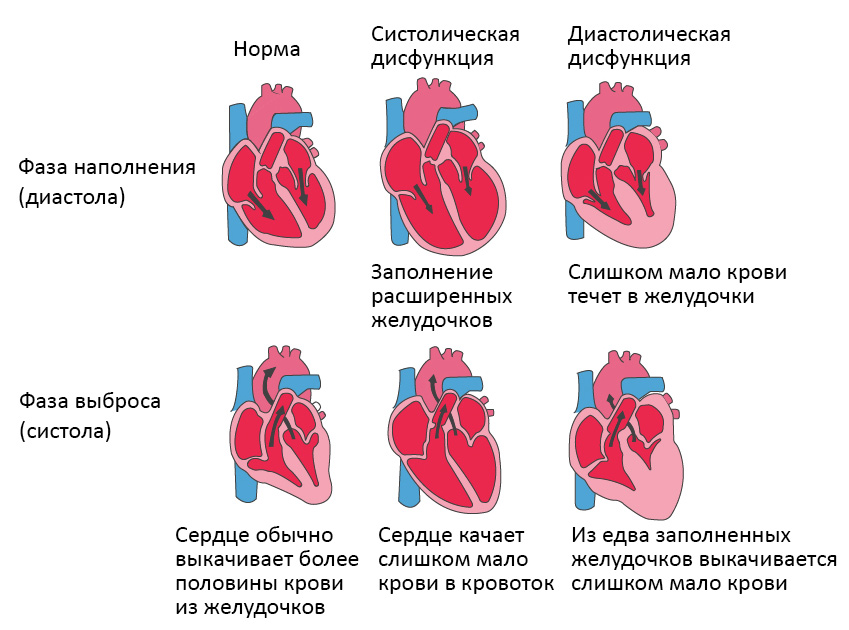
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Читайте также:

