Может ли после инсульта поехать крыша
Обновлено: 18.09.2024
Инсульт – острое нарушение мозгового кровообращения (ОНМК), которое продолжается более 24 часов. От транзиторной ишемической атаки оно отличается своей продолжительностью. Вне зависимости от механизма развития состояния при таком нарушении гибнут клетки нервных центров мозга, отвечающие за речь, познавательную активность, зрение, движения и др.
Как распознать инсульт?
Терапия ОНМК успешна, если вовремя заметить симптомы такого состояния. Это обусловлено тем, что основные действующие препараты должны быть введены пациенту в течение первых нескольких часов после начала разрушительного процесса, спровоцированного закупированием сосуда.
Заподозрить инсульт можно по таким симптомам, как:
- Онемение конечностей
- Слабость
- Головокружение
- Нарушение речи
- Затруднения при глотании
- Потеря координации движений
- Апатия и слабость
- Судороги
- Потеря сознания
Важно! Если вы заметили такие признаки острого нарушения мозгового кровообращения у себя или у близкого человека, следует незамедлительно вызвать скорую помощь. Предпринятые в домашних условиях меры окажутся неэффективными!
Ишемический инсульт: первая помощь в стационаре
Базисная терапия
Ее основные мероприятия направлены на сохранение жизни пациента и скорейшую коррекцию нарушений функций жизненно важных органов и систем.
Первичная реабилитация после инсульта в больнице направлена на:
- Обеспечение нормальной работы дыхательной и сердечно-сосудистой систем
- Уменьшение риска развития отека мозга и снижение внутричерепного давления
- Поддержание оптимальной температуры тела
- Купирование судорог (если они имеются)
- Коррекцию водно-электролитного баланса
- Предотвращение осложнений: тромбоэмболии, пневмонии, инфекций мочевыделительной системы и др.
В стационаре обеспечивается полноценный уход за пациентом.
При развитии дыхательной недостаточности проводят кислородотерапию – интубацию трахеи с подключением к аппарату ИВЛ (искусственной вентиляции легких). Если инсульт сопровождается тахикардией или мерцательной аритмией, назначаются специальные лекарственные препараты (бета-блокаторы). При повышении показателей артериального давления его снижают. Особое внимание уделяется и внутричерепному давлению. Которое также необходимо снизить. Проводятся мероприятия по предотвращению отека мозга. Температура снижается в том случае, если она превышает 37,5 градуса. При отклонениях водно-электролитного уровня назначают регидратацию.
Специфическая терапия
Лечение проводится после стабилизации состояния пациента. Специфическая терапия направлена на возобновление кровотока и проводится путем введения специальных препаратов. Современные средства быстро снимают спазм сосудов и восстанавливают нейроны вокруг пораженного очага.
Кроме того, обеспечивается постоянный контроль:
- Сердечного ритма и артериального давления
- Частоты дыхания
- Концентрации в крови кислорода и углекислого газа
При необходимости показатели корректируются.
Также назначается тромболитическая терапия, позволяющая остановить процесс закупоривания артерий. Важно! Такая терапия актуальна только в первые 3-4 часа с момента развития патологического состояния.
Реабилитация после инсульта
Выделяют 4 основных периода восстановления после ОНМК:
- Острый. Он длится 3-4 недели. Первичная реабилитация после инсульта проводится в клинике
- Ранний восстановительный. Он длится до полугода, но для восстановления двигательных навыков особенно важны первые 3 месяца. Проводиться реабилитация после инсульта на этом этапе может в специализированном центре, в санатории или в домашних условиях (под постоянным контролем врача)
- Поздний восстановительный. Этот период длится от полугода до года. Проводится преимущественно на дому или в специализированном реабилитационном отделении клиники
- Отдаленный. Этот период начинается спустя год после перенесенного инсульта. Обычно восстановительные мероприятия проводятся в домашних условиях
Реабилитация зависит от индивидуальных особенностей пациента, имеющихся у него сопутствующих заболеваний и текущего состояния. Для каждого подбираются особые методы, которые уже доказали свою эффективность в конкретных случаях. Реабилитологи выделяют несколько основных направлений работы с пациентами, перенесшими острое нарушение мозгового кровообращения.
- Восстановление моторики и двигательных функций. Это направление реабилитации является одним из самых важных, так как оно во многом определяет, сможет ли пациент восстановить способности к самостоятельному обеспечению своей жизни и вернуться к привычному ее образу. Больным рекомендуют занятия с эрго- и кинезиотерапевтами, активно применяются различные современные методики в сочетании с физиотерапией и массажем
- Восстановление полноценной речи. От этого направления реабилитации после инсульта зависит, сможет ли пациент нормально общаться с окружающими. Обычно назначаются индивидуальные и групповые занятия с логопедом, тренировки с применением специального аппарата, позволяющего разработать мышцы гортани
- Восстановление четкого зрения и функции век (при их опущении). Реабилитация проводится с использованием комплекса упражнений, которые выполняются под руководством офтальмолога, кинезиотерапевта и физиотерапевта. В некоторых случаях проводятся оперативные вмешательства. Важно! При утрате зрения восстановить его уже невозможно
- Восстановление памяти. В этом направлении с пациентом работают неврологи, эрготерапевты и нейропсихологи. Очень важна и самостоятельная деятельность. Пациенту нужно выполнять упражнения на развитие мышления, запоминание и внимание. При необходимости назначаются лекарственные препараты, которые стимулируют нервную деятельность
- Восстановление бытовых навыков. Это направление реабилитации после инсульта является одним из самых важных, так как позволяет обеспечить самостоятельную жизнь больного, когда он возвращается из клиники домой. Пациент адаптируется к ранее привычным для него условиям, восстанавливает повседневные привычки, навыки управления бытовой техникой, работы за компьютером и др.
К основным амбулаторным реабилитационным мероприятиям относят:
- Лекарственную терапию, которая назначается исключительно лечащим врачом
- Физиотерапию (массаж, лазерные и другие методики)
- Кинезотерапию
- Трудотерапию
- Психотерапию
Преимущества восстановления в МЕДСИ
- Неврологи и физиотерапевты с высокой квалификацией. В клинике обеспечивается восстановление речевых, графических навыков, улучшение двигательных функций и координации движений, регенерация нервных клеток и улучшение периферического кровоснабжения. Наши врачи обладают всеми необходимыми навыками и знаниями для полноценной реабилитации пациентов
- Комплексное предоставление услуг. Мы готовы как оказать экстренную помощь, так и обеспечить стабилизацию состояния больного, провести поддерживающую терапию и восстановительные процедуры
- Современные методики и оборудование. Наши врачи используют как традиционные, так и собственные авторские наработки, внедряют уникальные технологии реабилитации после инсульта
- Индивидуальный подход к лечению. Прогноз по возвращению нарушенных функций делается по результатам комплексного обследования. Для каждого больного составляется специальный комплекс процедур и упражнений
- Возможности для направления пациента на реабилитацию в Москву, в один из лучших в России центров неврологии по лечению заболеваний центральной и периферической нервной системы. Врачи МЕДСИ работают в тесном контакте со специалистами из Германии, США, Израиля и других стран
- Реабилитация на любых этапах и безопасность всех процессов. Эффективность методов и адекватность нагрузок обеспечиваются с помощью аппаратных методов контроля (доплеровского мониторинга, холтеровского тестирования, сатурации кислорода, измерения артериального давления и др.)
Если вы планируете пройти платную реабилитацию после инсульта в нашей клинике в Санкт-Петербурге, позвоните Специалист ответит на все вопросы, озвучит стоимость услуг и запишет на прием на удобное время.
Восстанавливать родных после инсульта – нелегкая работа: они становятся как дети, которых нужно заново учить говорить, ходить, кушать. Но если правильно организовать уход в домашних условиях и дать себе нужную психологическую установку, все получится.
Как помочь восстановиться после инсульта дома, рассказала Татьяна Лысова – главный специалист Минской городской организации Белорусского общества Красного Креста (БОКК), отвечающая за медико-социальную службу.
Восстановление после инсульта

О чем позаботиться заранее
— Семье нужно готовиться еще до выписки родного из больницы, – говорит эксперт. – Для начала оборудуйте место для подопечного. Посмотрите, куда лучше поставить кровать и прикроватную тумбочку, чтобы и вам, и ему было удобно. Если у человека не двигается левая рука, тумбочка должна стоять справа так, чтобы человек мог дотянуться до предметов на ней.
Подойдите в больнице к лечащему врачу и узнайте, какие препараты должны быть дома к моменту выписки пациента. Если человек выписывается, например, в пятницу, ему необходимо продолжать принимать лекарства и в субботу, и в воскресение. Ждать участкового врача до понедельника неправильно.
Постоянный прием препаратов – одно из основных правил реабилитации и восстановления. Список будет указан в эпикризе. Нужно быть готовым к тому, что лекарств может быть много.
— Поэтому первое время родным лучше контролировать процесс приема лекарств. Рекомендую приобрести таблетницу, в которой можно разложить препараты на неделю. Лучше, чтобы за это отвечал кто-то один в семье, – советует Татьяна Лысова.
Заранее стоит приобрести по необходимости памперсы, влажные салфетки, кремы для кожи – они понадобятся для гигиенических процедур.
Если человек перенес обширный инсульт и малоподвижен, имеет смысл приобрести противопролежневую систему.
Необходимо, чтобы в доме был тонометр. Давление придется контролировать.

Как избежать пневмонии
У малоподвижного или парализованного в результате инсульта человека есть риск развития застойной и аспирационной пневмоний.
— Аспирационная пневмония может возникнуть у человека, если он постоянно лежит, кушает в положении лежа, при этом часто поперхивается и не может продуктивно откашляться, – поясняет Татьяна Лысова. – В этом случае могут помочь массаж по задней поверхности грудной клетки и препараты для отхождения мокроты по назначению доктора. Всегда смотрите, проглотил ли человек пищу до конца. Люди после инсульта, бывает, не чувствуют, что что-то осталось под языком или за щеками, в том числе таблетки.
Лучшая профилактика застойной пневмонии и пролежней – смена положения тела каждые два часа.
Также помогут дыхательные упражнения.
В каких случаях нужен противопролежневый матрас

По словам эксперта, противопролежневая система нужна лишь тем, кто находится 24 часа в постели и не может двигаться самостоятельно и когда родные не могут контролировать смену положения тела каждые 2 часа.
— В моей практике были родственники, которые заводили будильник и каждые два часа, даже ночью, переворачивали своих больных членов семьи. Это качественный, но изнурительный уход. Противопролежневая система здесь может помочь.
Как избежать тромбоза после инсульта
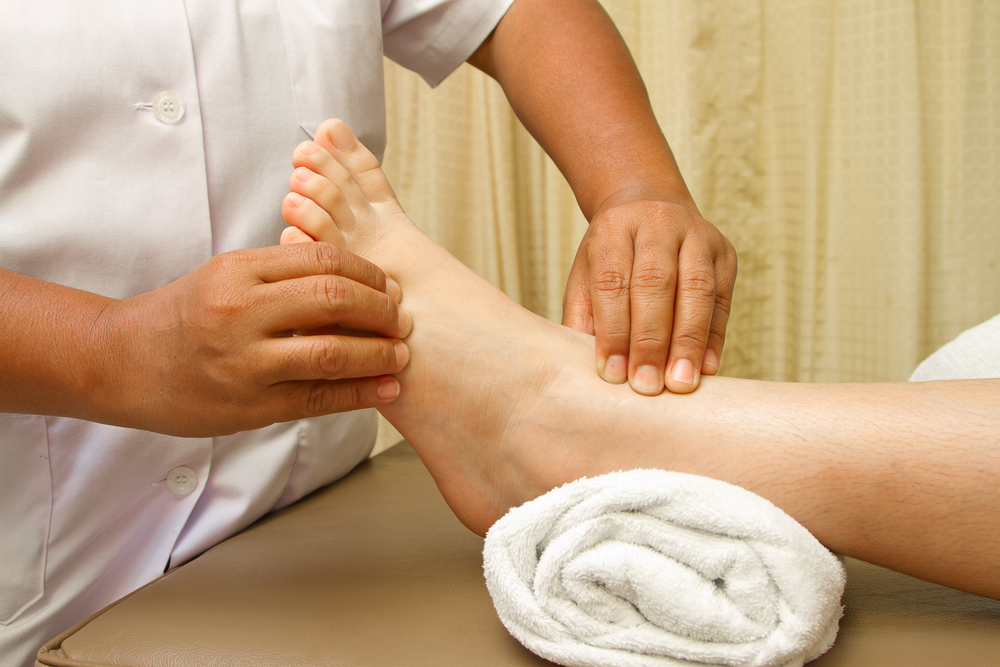
Снять отеки поможет легкий лимфодренажный массаж ног: мягкие поглаживающие движения сверху вниз до пальцев и обратно вверх, согревая и разминая отечность теплом своих рук. При этом можно использовать детское масло, оно не закупоривает поры, хорошо увлажняет кожу.
Как нормализовать питание после инсульта

Не перекармливайте! Еда накапливается и, если не выходит естественным образом, начинаются тошнота и даже рвота. Стул должен быть каждый день. Поэтому не забывайте про профилактику запоров. Как правило, таким пациентам назначают лактулозу, которая не дает каловым массам спрессоваться в пробку, улучшает перистальтику кишечника. Также помогает массаж: сели с подопечным рядышком, разговариваете и массажируете ему живот вокруг пупка по часовой стрелке. Это, кстати, он может делать и сам здоровой рукой.
В рационе человека для восстановления после инсульта должно быть больше клетчатки. Ее можно, например, добавить в утреннюю овсяную кашу. Избегайте продуктов, которые вызывают вздутие. Не свежим теплым хлебом угощайте, а греночкой, к примеру.
Обязательно ли измельчать пищу в блендере
Если нет проблем с глотанием и жеванием, то в этом нет необходимости, считает эксперт.
Реабилитация после инсульта

Людям для восстановления после инсульта можно вкладывать в пораженную руку резиновый колючий мячик, коробок, экспандер, мягкую игрушку с наполнителем, чтобы он разминал их и рука не забывала привычных движений. Мелкая моторика также стимулирует мозговую активность.
Можно предложить подопечному варианты деятельности: кому-то понравится собирать пазлы или пирамидку, кому-то – выкладывать мозаику.
Для инсультных больных существуют специальные упражнения. Поэтому обращайтесь к реабилитологу и инструктору ЛФК в поликлинике. Они должны подсказать вам, что и в каком количестве может делать подопечный и как вы можете ему в этом помочь.
Как восстанавливать речь после инсульта
— В этом должны помогать профессиональные логопеды. Родные же могут просить подопечных заново учить детские стишки и рассказывать их. Каждый день – новый стих. Это хорошая тренировка для памяти и речи, –советует Татьяна Лысова.
Как правильно общаться
Если совсем нет взаимопонимания, тогда нужно обратиться к психологу. Бывает, посторонних людей подопечные слушаются лучше – и восстановление идет быстрее.
Как избежать рецидива после инсульта
— Внимательно читайте эпикриз, там указано, когда необходим контрольный осмотр врачей, как правило, терапевта и невролога, – говорит специалист БОКК. – У врачей тысячи больных, поэтому это ваша забота – вовремя их пригласить или прийти к ним на прием. Тесное сотрудничество с медиками поможет в восстановлении. Продумайте, как помочь подопечному избавиться от курения и алкоголя – факторов риска, организовать здоровое питание.
Материалы на сайте 24health.by носят информационный характер и предназначены для образовательных целей. Информация не должна использоваться в качестве медицинских рекомендаций. Ставит диагноз и назначает лечение только ваш лечащий врач. Редакция сайта не несет ответственности за возможные негативные последствия, возникшие в результате использования информации, размещенной на сайте 24health.by.
Наши партнеры





Нашы партнёры
Наши сертификаты и награды

Регистрационное свидетельство

Свидетельство о госрегистрации СМИ

Диплом интернет-премии Tibo

Лауреат "Золотая Литера"

Регистрационное свидетельство

Свидетельство о госрегистрации СМИ

Диплом интернет-премии Tibo

Лауреат "Золотая Литера"
Республиканское унитарное предприятие
"Редакция газеты "Медицинский вестник",
УНП 100058405
Учредитель: Министерство здравоохранения Республики Беларусь
Адрес: 220017, г. Минск, ул. Матусевича, 77-4
Телефон: +375 17 378 42 72
E-mail: info@24health.by

Признаки расстройства психики
В обществе существуют определенные нормы морали, которых люди внутри больших и малых групп привыкли придерживаться для безопасной жизни и продуктивного общения. Поэтому если поведение человека явно отличается от существующих стандартов, оно тут же привлекает к себе внимание, как небезопасное. В особенности если человек близок и хорошо знаком.
Отклонением от нормального поведения можно считать действия, которые выходят за границы допустимого в данном обществе. Например, когда мы замечаем у близкого человека эмоции (их качество, силу или направленность), ранее ему не свойственные: он слишком агрессивен, печален, возбужден, замкнут, апатичен, раздражен, а раньше не был; он без причины обвиняет кого-то, кричит или угрожает кому-то, а раньше для него это было невозможно. В таких случаях стоит мягко попытаться уговорить его обратиться к врачу. Также необходимо обратить пристальное внимание на психоэмоциональное благополучие человека, если он утверждает, что слышит что-то, чего больше никто не слышит (например, “голоса”), или видит то, чего больше никто не видит.
Многие другие патологические и не свойственные человеку в обычное время состояния могут указывать на прогрессирующее психическое заболевание. Например, если родственник или друг замыкается в себе, начинает вести затворнический образ жизни, не проявляет интереса к тому, чем раньше живо интересовался, это может говорить о развивающемся депрессивном состоянии, а также шизофрении или биполярном аффективном расстройстве. Спектр возможных заболеваний, проявления которых выглядят практически одинаково настолько широк, что различить их может только квалифицированный специалист в области психических болезней.
Что предпринять?
Самое первое что можно сделать, заметив нарушения психоэмоционального состояния у близкого или знакомого человека– это попытаться его морально поддержать и мягко уговорить показаться специалисту.
Очень важное юридическое отступление
в части того, кто и куда может нас госпитализировать без нашего согласия. Имеется в виду, конечно, психиатрическая больница (“. санитары приедут и заберут без согласия. ”)
- Санитары - не заберут. Госпитализация в психиатрическую больницу без согласия больного возможна только при наличии психического расстройства (установление диагноза и принятие решения об оказании психиатрической помощи в недобровольном порядке - это исключительное право врача психиатра или комиссии врачей психиатров) ( ( ст.20 ч.2 ФЗ N 3185-I “О психиатрической помощи и гарантиях прав граждан при ее оказании” от 2 июля 1992 г.)
- То есть без согласия могут “забрать” по решению врача, либо по постановлению судьи ( ( ст.28 ч.1 ФЗ N 3185-I “О психиатрической помощи и гарантиях прав граждан при ее оказании” от 2 июля 1992 г.) , но важно не только это.
- По закону врач психиатр (он приедет в составе бригады скорой, если пациент буянит), который легко может одним своим решением поместить в больницу (обратите внимание! До решения суда! одним своим решением! Да, по закону может!) того, кто с его точки зрения болен (доктор поговорит с пациентом и будет принимать решение прямо на месте - см. “психиатрическое освидетельствование”), вот этот самый врач по закону не может начать осмотр (провести освидетельствование) без санкции судьи, если предположительно больной человек на это не согласен. ( ст.23 ч.2 ФЗ N 3185-I “О психиатрической помощи и гарантиях прав граждан при ее оказании” от 2 июля 1992 г.)
- И закон (!)снимает это ограничение(!) на проведение освидетельствования без согласия пациента в нескольких случаях.
○ если пациенту меньше 15 лет. В этом случае согласие может дать один из родителей, попечитель, либо орган опеки и попечительства ( ст.23 ч.1 ФЗ N 3185-I “О психиатрической помощи и гарантиях прав граждан при ее оказании” от 2 июля 1992 г.)
○ если пациент уже состоит под наблюдением у психиатров в диспансере ( ст.23 ч.5 ФЗ N 3185-I “О психиатрической помощи и гарантиях прав граждан при ее оказании” от 2 июля 1992 г.)
○ если врач во время освидетельствования решает, что психическое расстройство у пациента тяжелое, а поведение обусловливает непосредственную опасность для себя или окружающих (суд будет, но уже в больнице) ( ст.24 ФЗ N 3185-I “О психиатрической помощи и гарантиях прав граждан при ее оказании” от 2 июля 1992 г.)
○ если пациент признан в установленном законом порядке недееспособным и по своему состоянию не может дать осознанного информированного согласия. Дело в том, что без него такое согласие может дать его законный представитель (опекун), либо орган опеки и попечительства ( ст.23 ч.1 ФЗ N 3185-I “О психиатрической помощи и гарантиях прав граждан при ее оказании” от 2 июля 1992 г.)
○ если на руках у врача психиатра имеется санкция (постановление) суда о проведении психиатрического освидетельствования в недобровольном порядке. Кстати, действия судьи могут быть обжалованы в суд в порядке, установленном законодательством Российской Федерации ( ст.24,25 ФЗ N 3185-I “О психиатрической помощи и гарантиях прав граждан при ее оказании” от 2 июля 1992 г..)
■ непосредственная опасность для себя или окружающих
■ беспомощность, то есть неспособность самостоятельно удовлетворять основные жизненные потребности
То есть осмотр врачом психиатром предположительно заболевшего психически человека будет произведен, либо добровольно - если пациент даст письменное осознанное информированное согласие на его проведение, либо - в недобровольном порядке (то есть без согласия этого человека или его законного представителя) - если он сам даст для этого основания (обычно это неадекватное плюс, как вариант, агрессивное, аутоагрессивное или угрожающее поведение в течение предыдущих 24 часов). Поэтому нужно всеми силами постараться спокойно поговорить с человеком, и в разговоре показать ему, что его здоровье в данный момент нестабильно и, может быть, требует медицинской помощи.
Также можно попробовать назначить встречу со специалистом в домашней обстановке. Однако следует помнить, что при категорическом несогласии больного с посторонним вмешательством, настойчивое навязывание ему медицинской помощи может спровоцировать у него возникновение страха, паники; ощущения, что кто-то или что-то пытаются завладеть его телом, жизнью, имуществом, может быть даже убить его; то есть может возникнуть ухудшение его состояния. Больной замкнется в себе, утратит доверие к окружающим, перестанет принимать из их рук помощь, возможно обвинит их в организации его травли или убийства; дело может закончиться выраженной агрессией или аутоагрессией, побегом, суицидальной попыткой. В этом случае оказать больному помощь станет на порядок сложнее, а риски для пациента и медиков многократно возрастут.
Если поведение больного носит неадекватный и непредсказуемый характер, а состояние точно является острым; особенно если оно сопровождается попытками причинить вред себе или окружающим, следует немедленно вызывать бригаду скорой психиатрической помощи и полицию с целью госпитализации пациента в недобровольном порядке.
Все материалы на сайте представлены в ознакомительном порядке, одобрены дипломированным врачом Васильевым Михаилом диплом серия 064834, согласно лицензии № ЛО-77-005297 от 17 сентября 2012 г., сертифицированным специалистом в сфере психиатрия номер сертификата 0177241425770.
Среди них и наиболее грозное проявление церебральной сосудистой недостаточности - мозговой инсульт (лат. "insultus" - "приступ").
Инсульт - болезнь века. Частота первичных случаев его в течение года колеблется в экономически развитых странах от 1,27 до 7,4 на 1000 населения. Отмечается и некоторое омоложение контингента больных. В России ишемический инсульт занимает второе место в структуре общей смертности после ишемической болезни сердца. Показатели смертности среди мужчин и женщин составляют соответственно 184,6 и 137,3 на 100000 населения. Только 13% больных, перенесших ишемический инсульт, возвращаются к прежней трудовой деятельности.
Что такое инсульт и как он развивается?
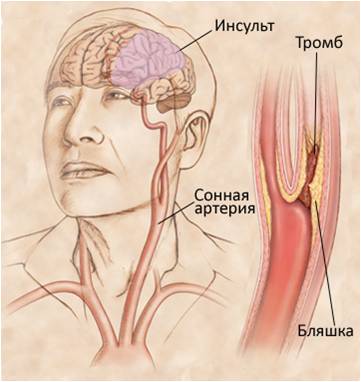
Острое нарушение мозгового кровообращения (ОНМК, инсульт, апоплексический удар) - это острое заболевание головного мозга, обусловленное закупоркой (ишемия) или разрывом (кровоизлияние - геморрагия) того или иного сосуда, питающего часть мозга, или же кровоизлиянием в оболочки мозга.
Если сильно перетянуть жгутом бедро (как это иногда приходится делать при ранении крупного сосуда, чтобы остановить кровотечение), примерно через час начинается омертвление мышц нижней конечности. Мозг гораздо более чувствителен к сбоям в поступлении крови. Те его участки, которые внезапно лишаются притока кислорода и питательных веществ, а именно в этом суть инсульта, могут погибнуть через несколько минут.
Различают два вида инсультов: по геморрагическому типу (разрыв сосуда и кровоизлияние) и по ишемическому типу (закупорка сосуда). Чаще всего инсульт, как геморрагический, так и ишемический, развиваются на фоне гипертонической болезни, болезни сердца (мерцательная аритмия, пороки, пароксизмальная тахикардия), сердечной недостаточности, церебрального атеросклероза. Преобладают ишемические поражения мозга; соотношение ишемического и геморрагического инсультов в среднем 5:1.
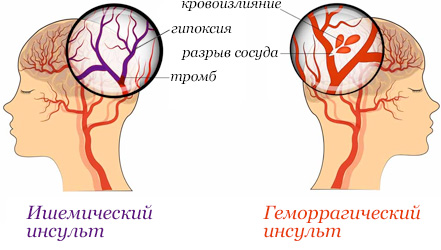
При ишемическом инсульте причиной закупорки чаще всего становятся кусочки, отрывающиеся от атеросклеротических бляшек в крупных сосудах шеи или тромботических наложений на клапанах сердца; тромбы, образующиеся на крупных бляшках в местах сужения сосудов, спазмы сосудов в течение длительного времени.
При геморрагическом инсульте разрыв сосуда происходит при высоком артериальном давлении, так как стенка артерии при атеросклерозе неравномерно истончена. Кровь под высоким давлением раздвигает ткани мозга и заполняет образовавшуюся полость, так возникает кровяная опухоль, или внутримозговая гематома. Или же кровоизлияние происходит при разрыве мешотчатого образования на стенке сосуда, которое называется аневризмой, такое кровоизлияние чаще бывает в оболочке мозга и называется субарахноидальным. Субарахноидальное кровоизлияние чаще возникает в возрасте до 40 лет. Катастрофа чаще случается после физической нагрузки (подъем тяжести, попытка сломать палку через колено), нервном стрессе, сопровождающемся кратковременным подъемом артериального давления.
Проявления инсульта
Проявляется субарахноидальное кровоизлияние внезапным ощущением удара в голову (иногда его сравнивают с ударом кинжала), сильнейшей головной болью (при этом человек кричит от боли и даже теряет сознание), могут быть судороги, но сознание, как правило, восстанавливается. Больной сонлив, заторможен, стонет от боли, держится руками за голову. Сильная головная боль не позволяет больному, лежащему на спине, согнуть голову и дотронуться подбородком до шеи. Часто возникает рвота, тошнота. Но, в отличие от кровоизлияния с образованием мозговой гематомы, у такого пациента нет параличей.
При геморрагическом инсульте в полушарие головного мозга с образованием внутримозговой гематомы проявления бурные: на фоне гипертонического криза возникает или значительно усиливается головная боль, часто в одной половине головы, затем больной теряет сознание, лицо становится сизым или красным, дыхание хриплым, часто бывает многократная рвота. Через некоторое время может развиться судорожный припадок с преобладанием судорог одной половине тела. Если больной приходит в сознание, то у него оказываются парализованными конечности. Могут появиться и нарушения речи (афазия). Иногда больной не понимает речи окружающих. Он похож на иностранца в государстве, граждане которого изъясняются на незнакомом ему языке. Часто такие больные разучиваются читать и писать. У некоторых больных появляются выраженные психические отклонения (не знает, сколько ему лет, где находится, не узнает близких, считает себя полностью здоровым и т.п.). Иногда расстраивается зрение, нарушаются координация движений и устойчивость при стоянии и ходьбе, ритм дыхания, затрудняется глотание. При геморрагическом инсульте в ствол мозга больные не живут более 2 суток и погибают, не приходя в сознание.
Проявления ишемического инсульта похожи, но менее четки, нарастают постепенно или "мерцают".
Если симптомы поражения головного мозга длятся менее 24 часов, а затем полностью исчезают - это еще не инсульт. Такие нарушения мозгового кровообращения называют преходящими или (зарубежный термин) транзиторными ишемическими атаками. И тем не менее это серьезный сигнал о возможности развития стойких нарушений мозгового кровообращения. А вот если очаговые неврологические симптомы стойкие, то есть держатся по истечении суток, можно говорить уже о мозговой катастрофе.
Распознавание острого нарушения мозгового кровообращения несложно, когда имеются грубые параличи, расстройства сознания и речи, труднее с преходящими нарушениями, но тактика должна быть одна - госпитализация по скорой помощи, если больной не очень пожилого возраста и не в коме.
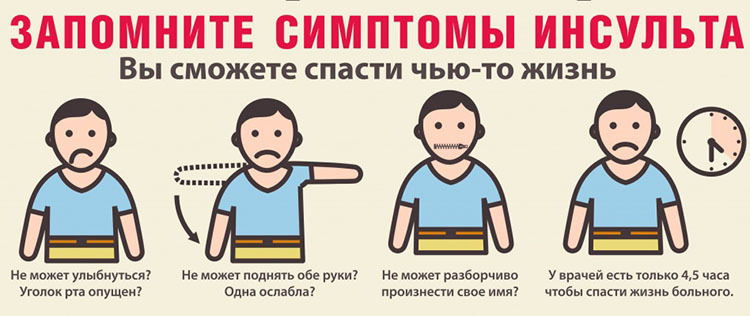
Первая помощь
Если внезапно ослабли, онемели рука и нога, перекосило лицо, нарушились речь, зрение, расстроилось сознание, появилось головокружение, есть основания думать, что произошло нарушение мозгового кровообращения.
Не нужно дожидаться следующего дня, чтобы пригласить участкового врача или семейного доктора, надо срочно вызвать "Скорую". Наиболее оптимальный вариант - немедленная госпитализация.
Но еще до приезда "Скорой помощи" необходимо в домашних условиях обеспечить правильный уход за больным и провести первые лечебные мероприятия.
Обратите внимание на проходимость верхних дыхательных путей, особенно в случае нарушения сознания. Съемные зубные протезы обязательно удалите из полости рта. При обильном слюнотечении, накоплении слизи в рото- и носоглотке аккуратно поверните голову больного набок. Обязательно откройте форточку или окно - приток свежего воздуха необходим.
Контролируйте артериальное давление. Каждый человек, а тем более страдающий гипертонией (сам или его близкие родственники), должен знать те цифры аретриального давления, при которых он чувствует себя комфортно. Тогда при появлении неврологических симптомов нетрудно проследить, на каких показателях артериального давления они развились. При наличии повышенных цифр артериального давления рекомендуется дать гипотензивные препараты, которыми обычно пользуется больной (у гипертоника они всегда есть в домашней аптечке). Дав лекарство, измерьте артериальное давление - оно должно быть на 5-10 мм рт. столба выше цифр, обычных для пациента.
Категорически противопоказано резкое снижение артериального давления ниже "рабочих" цифр больного; это приведет к нарастанию ишемии головного мозга и увеличению размеров патологического очага.
Для снижения высоких цифр артериального давления до приезда "Скорой помощи" рекомендуется дать клофелин под язык. Иногда может помочь капотен.
В остром периоде инсульта следует избегать приема так называемых периферических сосудорасширяющих препаратов - папаверина, никотиновой кислоты, но-шпы, никошпана. Они способствуют развитию синдрома "обкрадывания" в зоне ишемии - происходит преимущественное расширение непораженных сосудов и увеличение мозгового кровотока в неишемизированных областях. Но если ничего другого под рукой нет, все же лучше снизить артериальное давление этими препаратами, чем оставлять его высоким.
Новейшие клинико-экспериментальные исследования показали, что есть "временное терапевтическое окно", в пределах которого можно не только повлиять на функциональное состояние мозга, но даже предотвратить формирование его инфаркта. Полностью, правда, достичь этого удается лишь в течение 6-8 минут после появления первых клинических симптомов. Однако даже по прошествии 3-6 часов обеспечить значительную обратимость функциональных изменений мозга возможно. Большинство препаратов, защищающих его ткань от вредоносного действия ишемии (их называют метаболическими), назначает только врач! Принимают их под контролем клинических и лабораторных показателей.
Однако есть такие метаболически активные препараты, которые необходимо как можно быстрее дать больному до приезда "Скорой". Это глицин, церебролизин или ноотропил. Они безопасны, не дают нежелательных побочных явлений, не принесут вреда даже тогда, когда диагноз не установлен и инсульт имеет, допустим, геморрагический характер, то есть обусловлен кровоизлиянием в мозг.
Лечение и уход
Первые дни необходим постельный режим. Вопрос о его продолжительности решает врач. Но длительное пребывание в постели даже у здоровых людей может вызвать побочные явления. При инсульте вероятность грозных осложнений возрастает.
Больного транспортируют всегда лежа. Больные редко погибают непосредственно от инсульта, чаще всего к нему присоединяются пневмония и пролежни.
Лечение включает в себя проведение курса сосудистой терапии, использование препаратов, улучшающих мозговой обмен, кислородотерапию, восстановительное лечение или реабилитацию (лечебная физкультура, физиолечение, массаж).
Прежде всего надо опасаться воспаления легких, связанного с горизонтальным положением больного, с плохой вентиляцией легких.
Поэтому обязательно каждые 2-3 часа (желательно и ночью) меняйте положение своего подопечного, поворачивайте его в постели очень аккуратно. Особенно следите за тем, чтобы не было резких перемещений головы. Как только позволит общее состояние, постепенно активизируйте больного. Вначале просто сажайте несколько раз в день на несколько минут в постели, подложив под спину подушки. Если он в сознании, с первых же дней проводите занятия дыхательной гимнастикой. Самое простое и очень эффективное упражнение - надувание детских резиновых игрушек и воздушных шаров. Делать это лучше через час-полтора после еды и как можно чаще.
Помещение, в котором находится больной, периодически проветривайте. В холодную погоду в это время обязательно тепло укрывайте его одеялом, на голову надевайте вязаную шапочку или платок.
2-3 раза в день измеряйте температуру тела. Если она повысилась, тотчас же дайте жаропонижающее и по возможности быстро сообщите об этом врачу.
Несколько раз в день протирайте больного камфорным спиртом или спиртом, разведенным наполовину водой и шампунем. Можно взять водку, одеколон и тоже добавить немного шампуня.
Если человек не контролирует мочеиспускание, используйте памперсы, чистые пеленки или специальные мочеприемники. Не реже двух раз в день обмывайте кожу половых органов и заднего прохода теплой водой с мылом или слабым (чуть-чуть розоватым) раствором марганцовки и обсушивайте марлевым тампоном.
Постель не должна прогибаться. Наиболее гигиеничен и удобен поролоновый матрац. На него под простыню положите по всей ширине клеенку. Все это - профилактика пролежней и опрелостей. Если они уже появились, незамедлительно используйте мази для их заживления - солкосериловую, ируксол.
Человеку требуется не менее 2 литров жидкости в день: половина - с питьем, половина - с пищей. Если больной без сознания или даже в сознании, но у него нарушено глотание, возникает опасность водно-солевого дисбаланса, изменения физико-химических свойств крови: она "сгущается", затрудняется нормальная транспортировка к тканям, в том числе к мозгу, кислорода и других питательных веществ.
Как предотвратить обезвоживание? Жидкость должна регулярно поступать в организм или через введенный врачом зонд (через нос в пищевод), или в виде внутривенных капельных вливаний. Ни в коем случае не кормите и не поите больного насильно - это может привести к так называемой аспирационной пневмонии.
У лежачих больных замедляется скорость кровотока по сосудам, что способствует повышению свертываемости крови и развитию тромбоза вен ног. Чаще всего такое происходит в парализованной ноге. С целью профилактики в самые первые дни после инсульта по нескольку раз в сутки проводите специальную гимнастику. Если движения сохранены, больной сам в медленном темпе должен старательно поднимать ноги вверх, разводить их в стороны, сгибать и разгибать в коленном и голеностопном суставах. Если активных движений нет, приступайте к пассивной гимнастике. Лучше, если это делает методист по лечебной физкультуре. Освоить упражнения может и любой член семьи. Движения в каждом суставе должны быть по возможности в полном объеме. Проводить их надо в такой последовательности: в ноге - тазобедренный, коленный, голеностопный суставы, суставы пальцев стопы, в руке - плечевой, локтевой, лучезапястный, суставы пальцев кисти.
Также для профилактики тромбоза вен нижних конечностей полезен массаж: поглаживание и разминание по направлению от стопы к бедру. Делать это можно, только посоветовавшись с врачом и только тогда, когда явлений тромбоза еще нет. Если у страдающего инсультом варикозное расширение вен, с первых дней забинтуйте больную ногу эластичным бинтом.
При неконтролируемом артериальном давлении, если больной не получает регулярно снижающие его препараты, и до повторного инсульта недалеко. Лекарства, конечно же, назначает врач. Однако подобрать правильно дозу и время приема лекарства он может, только если знает динамику артериального давления в течение суток. Поэтому необходим аппарат для измерения давления, а тот, кто ухаживает за больным, должен научиться им пользоваться.
В первые дни после инсульта артериальное давление измеряйте каждые 3-4 часа, ведите дневник состояния больного, который периодически показывайте врачу.
Если больной не нуждается в кормлении через зонд, но изредка поперхивается при глотании, следите, чтобы пища была измельченной. Лучше давать ее в виде жидких каш, пюре, киселей, слизистых супов, суфле. В ней должно быть много витаминов и минеральных веществ, а значит, предпочтительнее овощи, фрукты, фруктовые соки. Нет возможности покупать необходимое количество фруктов? Тогда комплекс поливитаминов с минеральными добавками обязателен. И не забывайте, что овощи (особенно свекла), сухофрукты, кисломолочные продукты (кефир, простокваша) особенно полезны лежачим больным для профилактики запоров. Следите, чтобы у вашего подопечного ежедневно был стул. При необходимости давайте ему слабительные. Какие? Это зависит от многих причин. Посоветуйтесь с лечащим врачом.
Читайте также:

